Онкологический центр "Аполлон Протон"
4/661, Д-р Викрам Сарабхай Инструн Эстейт 7-я улица, д-р Васи Эстейт, фаза II, Тарамани, Ченнаи, Тамил Наду 600096, Индия
Новый протонный онкологический центр Apollo предоставляет комплексное решение. Поскольку лечение рака стало одним из самых быстрорастущих императивов здравоохранения в нашей стране, мы считаем крайне важным пересмотреть наши... подробнее
Отправить запросО больнице
Новый Центр протонного рака Apollo предлагает полное и всестороннее решение. Поскольку лечение рака стало одной из самых быстрорастущих задач здравоохранения в нашей стране, мы считаем, что крайне важно пересмотреть нашу цель, пересмотреть нашу приверженность единой цели - бороться с раком, победить рак! APCC - это новая надежда для миллиардов. Он вселяет надежду в 3.5 миллиарда человек. Придавая им смелость стоять и смотреть на рак.
Центр протонного рака Apollo (APCC) - это интегрированная онкологическая больница на 150 коек, которая предлагает современную комплексную онкологическую помощь. Это первая протонная терапия в Южной Азии и на Ближнем Востоке и важная веха в согласованном стремлении Индии к борьбе и победе над раком. APCC, работающий на базе ультрасовременного многокомнатного протонного центра, произвел революцию в радиационной онкологии не только в Индии, но и во всем регионе. Больница - луч надежды для более 3.5 миллиардов человек.
Продвинутая протонная терапия в APCC дополняется полностью интегрированным лечебным комплексом, который предлагает самые современные лечебные процедуры в хирургической, лучевой и медицинской онкологии. Верный столпам опыта и мастерства Аполлона, Центр объединяет мощную медицинскую команду, возглавляемую некоторыми из влиятельных лиц в области лечения рака.
В основе подхода APCC к лечению рака лежит его надежная междисциплинарная платформа; высококвалифицированные специалисты, объединенные опытом и целеустремленностью, объединяются в группы по борьбе с раком (CMT). Каждый CMT ориентирован на обеспечение наилучших результатов для своих пациентов.
Предлагаемые процедуры
Наилучшие врачи
Старший консультант - радиационная онкология
КОНСУЛЬТИРУЕТ ВОнкологический центр "Аполлон Протон"
ОПЫТ:14 лет ОПЕРАЦИИ:
NA
Стоимость лечения по запросу
Бесплатные текстовые консультацииСтоимость лечения по запросу
14 лет ОПЕРАЦИИ:
NA СТОИМОСТЬ ЛЕЧЕНИЯ
Стоимость лечения по запросу
Старший консультант - радиационная онкология
КОНСУЛЬТИРУЕТ ВОнкологический центр "Аполлон Протон"
ОПЫТ:33 лет ОПЕРАЦИИ:
NA
Стоимость лечения по запросу
Бесплатные текстовые консультацииСтоимость лечения по запросу
33 лет ОПЕРАЦИИ:
NA СТОИМОСТЬ ЛЕЧЕНИЯ
Стоимость лечения по запросу
Консультант - радиационная онкология
КОНСУЛЬТИРУЕТ ВОнкологический центр "Аполлон Протон"
ОПЫТ:10 лет ОПЕРАЦИИ:
NA
Лечение от $65,000
Бесплатные текстовые консультацииЛечение от $65,000
10 лет ОПЕРАЦИИ:
NA СТОИМОСТЬ ЛЕЧЕНИЯ
Начиная с $ 65,000
Консультант - Хирургическая онкология
КОНСУЛЬТИРУЕТ ВОнкологический центр "Аполлон Протон"
ОПЫТ:30 лет ОПЕРАЦИИ:
NA
Лечение от $7,000
Бесплатные текстовые консультацииЛечение от $7,000
30 лет ОПЕРАЦИИ:
NA СТОИМОСТЬ ЛЕЧЕНИЯ
Начиная с $ 7,000
Старший консультант - онкология
КОНСУЛЬТИРУЕТ ВОнкологический центр "Аполлон Протон"
ОПЫТ:14 лет ОПЕРАЦИИ:
NA
Лечение от $8,000
Бесплатные текстовые консультацииЛечение от $8,000
14 лет ОПЕРАЦИИ:
NA СТОИМОСТЬ ЛЕЧЕНИЯ
Начиная с $ 8,000
Хирург-нейроонколог
КОНСУЛЬТИРУЕТ ВОнкологический центр "Аполлон Протон"
ОПЫТ:25 лет ОПЕРАЦИИ:
NA
Стоимость лечения по запросу
Бесплатные текстовые консультацииСтоимость лечения по запросу
25 лет ОПЕРАЦИИ:
NA СТОИМОСТЬ ЛЕЧЕНИЯ
Стоимость лечения по запросу
Отзывы пациентов

Пациент Шаназ Первин
Возраст -
Сын пациента обратился к нам в поисках лучшего лечения рака легких для своего ... Узнать больше

Шахана Парвин
Возраст -
Пациентка г-жа Шахна Правин, гражданка Бангладеш, приехала в Индию, чтобы увидеть... Узнать больше

Бригадный генерал Абу Наим
Возраст - 50 года
Пациенту проведена резекция железы в Протонном центре Аполлона .... Узнать больше
Близлежащие отели
Команда и специализация
Команда APCC обладает многолетним опытом в области передовой онкологии. Их объединяет миссия по переосмыслению передового опыта в борьбе с раком; установлению новых ориентиров в клинических результатах.
Раки, которые они лечат
- Онкология костей и мягких тканей
- Онкология груди
- Желудочно-кишечная онкология
- Гинекологическая Онкология
- Онкология головы и шеи
- Нейроонкология
- Детская онкология
- Торакальная онкология
- Уро-онкология
Инфраструктура

Количество кроватей
150. ICU-40

Операционные залы
7

Нет хирурга
11
Блог

Варианты и стоимость лечения рака поджелудочной железы в Индии
Введение Рак поджелудочной железы — грозный противник, часто выявляемый на поздних стадиях, что делает его одной из самых смертоносных форм рака. Хотя диагноз рака поджелудочной железы может иметь разрушительные последствия, достижения медицинской науки и доступ к здравоохранению дали надежду тем, кто столкнулся с этим сложным заболеванием. Индия с ее медицинскими учреждениями мирового класса и опытными медицинскими работниками предлагает широкий спектр вариантов лечения пациентов с раком поджелудочной железы. В этом блоге мы рассмотрим варианты лечения, доступные в Индии, и связанные с ними расходы. Понимание рака поджелудочной железы Прежде чем углубляться в варианты лечения, важно иметь базовое представление о раке поджелудочной железы. Поджелудочная железа — жизненно важный орган, отвечающий за выработку пищеварительных ферментов и регулирование уровня сахара в крови. Рак поджелудочной железы возникает, когда в поджелудочной железе развиваются злокачественные клетки, что часто приводит к таким симптомам, как боль в животе, потеря веса, желтуха и проблемы с пищеварением. Существует два основных типа рака поджелудочной железы: экзокринные и эндокринные опухоли, причем первые являются наиболее распространенными. Варианты лечения рака поджелудочной железы в Индии. Хирургия: процедура Уиппла (панкреатодуоденэктомия): эта операция включает удаление головки поджелудочной железы, двенадцатиперстной кишки, часть желудка, желчный пузырь и близлежащие лимфатические узлы. Обычно ее выполняют, когда рак локализуется в головке поджелудочной железы. Дистальная панкреатэктомия: в случаях, когда опухоль расположена в теле или хвосте поджелудочной железы, может быть рекомендована дистальная панкреатэктомия. Эта процедура включает удаление хвоста, а иногда и части тела поджелудочной железы. Тотальная панкреатэктомия: в редких случаях, когда рак распространился по всей поджелудочной железе, может потребоваться тотальная панкреатэктомия, приводящая к полному удалению поджелудочной железы. Химиотерапия: Химиотерапию часто используют в сочетании с хирургическим вмешательством, чтобы воздействовать на оставшиеся раковые клетки или уменьшить опухоль перед операцией. Гемцитабин, ФОЛФИРИНОКС и наб-паклитаксел — некоторые из химиотерапевтических препаратов, обычно используемых для лечения рака поджелудочной железы. Лучевая терапия: может быть рекомендована лучевая терапия. до или после операции, чтобы убить раковые клетки или уменьшить размер опухолей. Стереотаксическая лучевая терапия тела (SBRT) — это точная форма лучевой терапии, которая доставляет высокие дозы радиации непосредственно в опухоль. Таргетная терапия: препараты таргетной терапии, такие как эрлотиниб и сунитиниб. может использоваться в случаях, когда рак имеет специфические генетические мутации. Иммунотерапия: Иммунотерапия является новым вариантом лечения рака поджелудочной железы, и клинические испытания продолжаются для изучения ее эффективности при этом заболевании. Стоимость лечения рака поджелудочной железы в Индии Стоимость лечения рака поджелудочной железы в Индии варьируется в зависимости от типа лечения, больницы и страхового покрытия пациента.

Лучшие больницы для хирургии микродохэктомии в Индии
Микродохэктомия — это минимально инвазивная процедура удаления единственного молочного протока из молочной железы. Обычно ее проводят для диагностики и лечения выделений из соска из одного протока. Операция по микродохэктомии обычно проводится под местной анестезией, но в некоторых случаях может использоваться общий наркоз. Хирург сделает небольшой разрез в ареоле — пигментированной области вокруг соска. Затем в молочный проток вводится тонкий зонд, чтобы определить место выделения. Затем хирург с помощью скальпеля или лазера удалит пораженный проток. Затем разрез будет закрыт швами. Вся процедура обычно занимает около 30-60 минут. Большинство пациентов могут вернуться домой в тот же день после операции. Восстановление после операции по микродохэктомии. Большинство пациентов испытывают минимальную боль и дискомфорт после операции по микродохэктомии. Место разреза может оставаться в синяках и опухать в течение нескольких дней. Пациенты также могут испытывать некоторое онемение или чувствительность сосков. Пациентам необходимо избегать напряженной деятельности и поднятия тяжестей в течение нескольких недель после операции. Им также следует избегать намокания места разреза. Больница Джейпи Больница Джейпи Роуд, Гобардханпур, сектор 128, Нойда, Уттар-Прадеш 201304, Индия Больница Джейпи — ведущая многопрофильная больница в Нойде, Индия, которая предлагает широкий спектр медицинских и хирургических услуг, включая операцию по микродохэктомии. Минимально инвазивная процедура удаления единственного молочного протока из груди. Обычно ее проводят для диагностики и лечения выделений из соска из одного протока. Хирургическое лечение микродохэктомии в больнице Джейпи В больнице Джейпи работает команда опытных хирургов-грудников, обладающих навыками выполнения операций по микродохэктомии. Больница также оснащена современным отделением для хирургии молочной железы, оснащенным новейшими микроскопами и другим хирургическим оборудованием.2. Больница Манипал, Нью-Дели, сектор 6, примыкающий к зданию MTNL, Main Rd, Dwarka, Нью-Дели, Дели 110075, Индия Больница Манипал, Нью-Дели — ведущая многопрофильная больница, предлагающая широкий спектр медицинских и хирургических услуг, включая операцию по микродохэктомии. Операция по микродохэктомии — это минимально инвазивная процедура удаления единственного молочного протока из молочной железы. Обычно ее проводят для диагностики и лечения выделений из соска из одного протока. Хирургическое лечение микродохэктомии в больнице Манипал, Нью-Дели В больнице Манипал, Нью-Дели работает команда опытных хирургов-грудных хирургов, обладающих навыками проведения операций по микродохэктомии. Больница также оснащена современным отделением для хирургии молочной железы, оснащенным новейшими микроскопами и другим хирургическим оборудованием.3. Больница Фортис Хиранандани Ваши, Нави Мумбаи Mini Sea Shore Road, Джуху Нагар, сектор 10А, Ваши, Нави Мумбаи, Махараштра 400703, Индия Больница Фортис Хиранандани Ваши, Нави Мумбаи — ведущая многопрофильная больница, предлагающая широкий спектр медицинских и хирургических услуг. , включая операцию микродохэктомии. Операция микродохэктомии — это минимально инвазивная процедура по удалению единственного молочного протока из груди. Обычно ее проводят для диагностики и лечения выделений из соска из одного протока. Преимущества хирургического лечения микродохэктомии в больнице Фортис Хиранандани Ваши, Нави Мумбаи. Опытные хирурги молочной железы: В больнице Фортис Хиранандани Ваши, Нави Мумбаи есть команда опытных хирургов молочной железы, обладающих навыками в области хирургии груди. выполнение операции микродохэктомии. Современный хирургический кабинет молочной железы: больница оснащена самым современным хирургическим отделением молочной железы, оснащенным новейшими микроскопами и другим хирургическим оборудованием. Комплексное лечение: больница Фортис Хиранандани Ваши, Нави. Мумбаи предлагает комплексную помощь пациентам с заболеваниями молочной железы. Это включает предоперационную оценку, хирургическое вмешательство и послеоперационный уход.4. Max Healthcare SaketНью-Дели, Сакет, ИндияMax Healthcare Saket — ведущая многопрофильная больница в Дели, Индия, которая предлагает широкий спектр медицинских и хирургических услуг, включая операцию по микродохэктомии. Операция по микродохэктомии — это минимально инвазивная процедура по удалению одного молочного протока. из груди. Обычно ее проводят для диагностики и лечения выделений из соска из одного протока. Дополнительные преимущества хирургического лечения микродохэктомии в Max Healthcare Saket: Индивидуальный уход: Max Healthcare Saket стремится предоставлять индивидуальный уход каждому пациенту. Это означает, что ваш план лечения будет адаптирован к вашим индивидуальным потребностям и целям. Передовые технологии: Max Healthcare Saket оснащен новейшими технологиями в области хирургии груди, которые позволяют нашим хирургам выполнять сложные процедуры безопасно и эффективно. Вывод: В заключение, Лучшие больницы Индии для проведения микродохэктомии находятся на переднем крае медицинского совершенства. Их приверженность новейшим технологиям, квалифицированным хирургам и заботе, ориентированной на пациента, делает их жизненно важным вкладом в сферу здравоохранения.
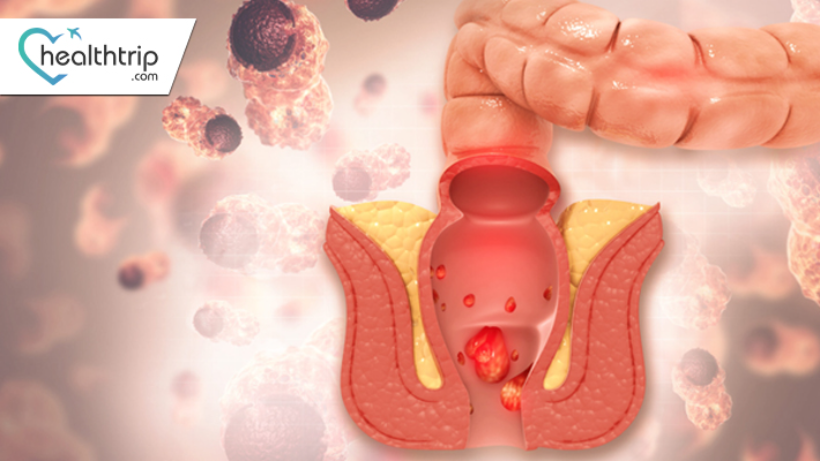
За тенями: проливаем свет на анальный рак
Анальный ракАнальный рак — относительно редкая форма рака, развивающаяся в тканях заднего прохода. Анус – это отверстие в конце прямой кишки, через которое кал выходит из организма. Хотя анальный рак встречается редко по сравнению с другими видами рака, его заболеваемость в последние годы постепенно увеличивается. Понимание тонкостей анального рака имеет решающее значение из-за сложной природы заболевания и его потенциального воздействия на здоровье человека. Виды анального рака ракАнальный рак можно разделить на различные типы, каждый из которых имеет свои особенности и происхождение. Понимание этих типов необходимо для точной диагностики и целенаправленного лечения: 1. Плоскоклеточная карцинома: это наиболее распространенный тип анального рака, на который приходится большинство случаев. Он возникает в плоских клетках, выстилающих задний проход, и часто связан с инфекцией вируса папилломы человека (ВПЧ). Аденокарцинома: Аденокарцинома заднего прохода развивается в железистых клетках заднего прохода. Хотя он менее распространен, чем плоскоклеточный рак, он представляет собой другие проблемы с точки зрения диагностики и лечения.3. Меланома: Хотя и редко, анальная меланома может возникать в пигментированных клетках заднего прохода. Меланомы обычно известны своей агрессивной природой и требуют специализированных подходов к лечению. Базальноклеточная карцинома: Базальноклеточная карцинома — редкая форма анального рака, которая начинается в базальных клетках кожи. Он менее агрессивен, чем плоскоклеточный рак, но все же требует внимания и соответствующего лечения. Демография Показатели заболеваемости анальным раком могут варьироваться в зависимости от различных демографических факторов, что дает ценную информацию о профилях риска и потенциальных профилактических стратегиях: 1. Возрастные группы: Показатели заболеваемости часто различаются среди разных возрастных групп. Хотя анальный рак может поражать людей любого возраста, некоторые возрастные группы могут иметь более высокую восприимчивость. Пол: анальный рак может поражать как мужчин, так и женщин, но уровень заболеваемости между двумя полами может различаться. Понимание этих различий жизненно важно для целевых инициатив общественного здравоохранения и информационных кампаний.3. Географическая распространенность: Распространенность анального рака может варьироваться в зависимости от географического положения. Этим различиям способствуют такие факторы, как образ жизни, культурные обычаи и доступ к здравоохранению. Анализ географических особенностей помогает выявить районы повышенного риска и принять профилактические меры с учетом специфики региона.4. Этническая и расовая принадлежность. Некоторые этнические и расовые группы могут иметь разные показатели заболеваемости анальным раком. Изучение этих вариаций обеспечивает более детальное понимание заболевания и помогает адаптировать медицинские вмешательства.\Симптомы и признакиa. Ранние симптомы: Анальное кровотечение. Ранняя стадия анального рака может проявляться ректальным кровотечением, которое можно увидеть в кале или на туалетной бумаге. Этот симптом часто является одним из первых индикаторов. Анальный зуд или дискомфорт. Постоянный зуд, дискомфорт или чувство раздражения в анальной области могут быть ранним признаком. Эти симптомы могут быть связаны с изменениями кожи, вызванными развивающимся раком. Изменения в работе кишечника. У людей могут наблюдаться изменения в работе кишечника, такие как запор или диарея, что может указывать на раннюю стадию анального рака, поражающего прямую кишку. Боль Во время дефекации: Дискомфорт или боль во время дефекации могут быть ранним симптомом, особенно если имеется опухоль, вызывающая обструкцию или раздражение.b. Расширенные симптомы: Постоянная боль. По мере прогрессирования рака люди могут испытывать постоянную или усиливающуюся боль в анальной или ректальной области. Эта боль может иррадиировать в близлежащие области и может указывать на запущенное заболевание. Изменения в функции кишечника: прогрессирующий рак анального канала может привести к более выраженным изменениям в работе кишечника, таким как стойкий запор или диарея, и может быть связан с ощущением неполного опорожнения кишечника. Необъяснимая потеря веса. Значительная и необъяснимая потеря веса может быть симптомом запущенного рака. Это указывает на то, что организм тратит больше энергии, чем обычно, часто из-за потребностей растущей опухоли. Усталость: люди с запущенным анальным раком могут испытывать постоянную усталость, которая может быть результатом реакции организма на рак или побочным эффектом. Эффект лечения. Общие признаки, на которые следует обратить внимание: Пальпируемое образование или уплотнение: Пальпируемое образование или уплотнение возле ануса может ощущаться человеком или обнаруживаться во время физического осмотра. Это может быть признаком развивающейся опухоли. Изменения цвета или текстуры анальной кожи. Могут наблюдаться изменения цвета или текстуры кожи вокруг ануса. Это может включать покраснение, изменение цвета или появление язв. Увеличенные лимфатические узлы. Набухание или увеличение лимфатических узлов в области паха может быть признаком того, что рак распространился на близлежащие лимфатические узлы. Причины рака анального каналаРак анального канала — сложное заболевание. и множество факторов, способствующих его развитию. Понимание этих факторов имеет важное значение для профилактических усилий и целенаправленных вмешательств: Вирус папилломы человека (ВПЧ). Стойкая инфекция некоторыми штаммами ВПЧ, особенно ВПЧ-16 и ВПЧ-18, является основным фактором риска развития анального рака. ВПЧ — это инфекция, передающаяся половым путем, которая также может привести к другим видам рака. Иммуносупрессия: ослабленная иммунная система, вызванная заболеваниями (например, ВИЧ/СПИД) или приемом иммунодепрессантов, увеличивает риск анального рака. Анальные инфекции и воспаления: хронические заболевания. такие как анальные инфекции или воспалительные заболевания, могут со временем способствовать развитию рака. Курение. Употребление табака, особенно курение, связано с повышенным риском развития рака анального канала. Канцерогены, содержащиеся в табаке, могут воздействовать на клетки ануса. Анальный половой акт: Восприимчивый анальный половой акт считается фактором риска развития анального рака, возможно, из-за повышенного воздействия ВПЧ. Диагностика анального рака. Методы скрининга: 1. Цифровое ректальное исследование (DRE). При цифровом ректальном исследовании врач вводит смазанный смазкой палец в перчатке в прямую кишку, чтобы нащупать любые отклонения от нормы, такие как уплотнения или образования.2. Анальный мазок Папаниколау: аналогично мазку Папаниколау на рак шейки матки, он включает сбор клеток из анального канала для проверки на наличие отклонений, особенно у лиц с повышенным риском, например, у людей с ВИЧ.3. Аноскопия высокого разрешения (HRA): HRA — это процедура, при которой с помощью увеличительного инструмента исследуют анальный канал на наличие аномальных участков. Это может помочь в выявлении предраковых поражений или рака на ранней стадии. Диагностические процедуры: 1. Биопсия. Биопсия является окончательной диагностической процедурой рака анального канала. Он включает в себя удаление небольшого образца ткани из предполагаемой раковой области. Затем биопсию исследуют под микроскопом, чтобы определить наличие раковых клеток и их тип.2. Визуализирующие исследования: Эндоректальное ультразвуковое исследование (ERUS): включает введение небольшого ультразвукового датчика в прямую кишку для создания детальных изображений анального канала и близлежащих структур. КТ (компьютерная томография): КТ позволяет получить изображения поперечного сечения брюшной полости. и таза, помогая определить размер и степень опухоли. МРТ (магнитно-резонансная томография): МРТ-сканирование может предоставить подробные изображения мягких тканей, помогая оценить степень рака и его близость к окружающим структурам. ПЭТ-КТ (позитронно-эмиссионная томография-компьютерная томография): этот визуализирующий тест сочетает в себе ПЭТ и компьютерную томографию для оценки метаболической активности клеток. Это полезно при определении распространения рака на лимфатические узлы или отдаленные органы. Варианты лечения1. Хирургия: Местное иссечение: удаление опухоли и небольшого количества окружающей ткани. Подходит для ранних стадий рака. Брюшно-промежностная резекция (APR): удаление ануса, прямой кишки и части толстой кишки с созданием постоянной колостомы. Используется при более поздних стадиях рака.2. Лучевая терапия: Внешнее лучевое излучение: Направлено на опухоль снаружи тела. Брахитерапия: Внутреннее облучение с использованием радиоактивного источника, расположенного рядом с опухолью.3. Химиотерапия: Системная химиотерапия: лекарства, вводимые перорально или внутривенно для уничтожения раковых клеток или остановки их роста. Местная химиотерапия: кремы или гели, наносимые непосредственно на пораженный участок. Иммунотерапия: Ингибиторы иммунных контрольных точек. Эти препараты усиливают иммунный ответ организма на раковые клетки, блокируя определенные белки, которые подавляют иммунную активность.5. Таргетная терапия: Ингибиторы рецептора эпидермального фактора роста (EGFR): воздействие на специфические белки, участвующие в росте раковых клеток. Ингибиторы ангиогенеза: нарушение формирования кровеносных сосудов, питающих опухоль. Факторы риска ВИЧ-инфекция Курение сигарет Рецептивный анальный секс Несколько половых партнеров Ослабленная иммунная система Анальная дисплазия (аномальные клетки) в слизистой оболочке заднего прохода)ОсложненияПотенциальные осложнения во время и после лечения:Инфекция в месте хирургического вмешательства Проблемы с заживлением ранПобочные реакции на химиотерапию или облучениеИзменения функции кишечника после операцииДолгосрочные последствия:Сексуальная дисфункцияИзменение привычек кишечникаЛимфедема (отек из-за удаления лимфатических узлов)Психологическое воздействиеПрофилактические мерыВакцинация от ВПЧ :Введение вакцины против ВПЧ для предотвращения заражения штаммами ВПЧ высокого риска. Безопасная сексуальная практика: Использование барьерных методов (презервативов) во время сексуальной активности. Ограничение числа сексуальных партнеров. анальный половой акт. Прогноз/Прогноз1. Показатели выживаемости: варьируются в зависимости от стадии постановки диагноза. На ранних стадиях обычно более высокие показатели выживаемости.2. Факторы, влияющие на прогноз: стадия рака, реакция на лечение, общее состояние здоровья, осложнения и прогноз влияния возраста.3. Долгосрочные последствия лечения: Зависят от типа лечения. Могут включать изменения в работе кишечника, сексуальной функции и потенциальное повреждение органов. В заключение, анальный рак требует бдительности. Ключевое значение имеет раннее выявление посредством скрининга, влияющее на успех лечения. Разнообразие вариантов лечения отражает сложность лечения этого состояния. Прогноз варьируется, что подчеркивает необходимость индивидуального ухода и учета долгосрочных последствий.
Рак печени и трансплантация: комбинация, спасающая жизни
Введение: Рак печени — грозный противник, ежегодно уносящий жизни тысяч людей. Однако на горизонте появился проблеск надежды в виде трансплантации печени. Эта медицинская процедура, которая включает в себя замену раковой печени на здоровую, потенциально может дать второй шанс на жизнь тем, кто борется с этой смертельной болезнью. В этом блоге мы рассмотрим взаимосвязь между раком печени и трансплантацией, проливая свет на спасательную комбинацию, которая дала надежду многим. A. Понимание рака печени а. Природа рака печени Прежде чем углубляться в роль трансплантации печени в лечении рака печени, важно понять само заболевание. Рак печени, также известный как гепатоцеллюлярная карцинома (ГЦК), представляет собой злокачественное новообразование, возникающее в клетках печени. b. Тихое прогрессирование и проблемы раннего выявления. Часто связано с хроническими заболеваниями печени, такими как цирроз печени, гепатит В и гепатит С. Рак печени обычно прогрессирует незаметно, симптомы появляются на поздних стадиях, что затрудняет раннее выявление. B. Роль трансплантации печени Трансплантация печени стала важным вариантом лечения людей с запущенным раком печени. Вот как это работает: 1. Выбор подходящих кандидатов Не каждый пациент с раком печени является подходящим кандидатом для трансплантации. Чтобы его можно было считать, рак должен соответствовать определенным критериям, включая размер и количество опухолей, а также отсутствие инвазии опухоли в кровеносные сосуды или другие органы. Кроме того, оценивается общее состояние здоровья пациента и тяжесть заболевания печени. 2. Предтрансплантационная терапия: некоторые пациенты проходят такое лечение, как местная абляция (разрушение опухоли с помощью тепла или холода) или трансартериальная химиоэмболизация (доставка химиотерапии непосредственно в опухоль), чтобы контролировать рост опухоли и снизить риск рецидива рака после трансплантации. 3. Операция по трансплантации: Если пациент признан подходящим для участия в программе, берется подходящая донорская печень и проводится операция по трансплантации. Раковую печень удаляют, а на ее место имплантируют здоровую донорскую печень. 4. Уход после трансплантации: после операции пациентам требуются пожизненные иммунодепрессанты для предотвращения отторжения органов. Они также проходят регулярные последующие обследования и визуализацию для выявления рецидива рака. C. Преимущества трансплантации печени для больных раком печени 1. Улучшение показателей выживаемости. Трансплантация печени дает лучшие шансы на долгосрочное выживание для пациентов с ранней стадией ГЦК по сравнению с другими методами лечения. 2. Устранение рака: удаление раковой печени устраняет опухоль, снижая риск рецидива по сравнению с лечением, при котором больную печень оставляют на месте. 3. Улучшение качества жизни: после трансплантации качество жизни пациентов может улучшиться, поскольку они больше не страдают от изнурительных последствий рака печени и цирроза печени. Уменьшение симптомов, связанных с раком: такие симптомы, как боль в животе, желтуха и усталость. часто улучшаются или полностью исчезают после успешной трансплантации. D. Проблемы и соображения Хотя трансплантация печени при раке печени является лучом надежды, она имеет свои собственные проблемы и соображения: 1. Ограниченные донорские органы: Доступность донорских органов ограничена, что приводит к длинным спискам ожидания кандидатов на трансплантацию. 2. Критерии отбора: Строгие критерии отбора означают, что не всем пациентам с раком печени трансплантация может принести пользу. 3. Иммуносупрессия. Пожизненный прием иммунодепрессантов увеличивает риск инфекций и других осложнений. 4. Рецидив рака. Хотя трансплантация снижает риск рецидива, он не устраняется полностью, поэтому необходим тщательный мониторинг. Конечно, давайте рассмотрим тему трансплантации печени при раке печени более подробно, включая последние достижения, важность раннего выявления и необходимость повышения осведомленности. E. Достижения в трансплантации печени при раке печени За прошедшие годы значительные достижения в хирургических методах, иммунодепрессантах и посттрансплантационном уходе значительно улучшили результаты трансплантации печени у пациентов с раком печени. Некоторые заметные события включают в себя: 1. Трансплантация от живого донора. В случаях, когда органов умершего донора недостаточно, трансплантация печени от живого донора становится жизнеспособным вариантом. Здоровый человек жертвует часть своей печени пациенту, и печень как донора, так и реципиента регенерирует, что позволяет провести успешную трансплантацию с сокращением времени ожидания. 2. Точная медицина. Достижения в области точной медицины привели к разработке индивидуальных планов лечения пациентов с раком печени. Молекулярное профилирование опухолей помогает онкологам выбирать наиболее эффективные методы лечения, включая таргетную терапию и иммунотерапию, до и после трансплантации. 3. Наблюдение после трансплантации: регулярное наблюдение с помощью методов визуализации, таких как МРТ и КТ, а также тестирование на онкомаркеры помогает обнаружить рецидив рака на ранней, поддающейся лечению стадии. Своевременное вмешательство имеет решающее значение для улучшения долгосрочной выживаемости. F. Важность раннего выявления Раннее выявление рака печени играет решающую роль в успехе трансплантации. К сожалению, на начальных стадиях рак печени часто протекает бессимптомно, что делает необходимым проведение регулярных обследований, особенно для лиц с более высоким риском из-за основных заболеваний печени. Общие факторы риска рака печени включают: Хронические инфекции гепатита B или C. Цирроз печени, часто вызванный чрезмерным употреблением алкоголя или неалкогольной жировой болезнью печени (НАЖБП). Ожирение и нарушения обмена веществ. Воздействие афлатоксинов или других токсинов окружающей среды. Регулярные обследования позволяют обнаружить рак печени на ранней, потенциально излечимой стадии, когда трансплантация наиболее эффективна. Пациенты с диагнозом на поздних стадиях могут не подходить для трансплантации, и у них могут быть ограниченные возможности лечения. G. Необходимость повышения осведомленности Повышение осведомленности о раке печени и потенциальных преимуществах трансплантации печени имеет решающее значение. Это включает в себя информирование общественности, медицинских работников и лиц из группы риска о: Факторах риска, связанных с раком печени. Важность регулярных осмотров и обследований для лиц, находящихся в группе риска. Доступные варианты лечения, включая трансплантацию, для подходящих пациентов. Роль донорства органов и необходимость увеличения числа зарегистрированных доноров органов для решения проблемы нехватки донорской печени. Правительственные инициативы, организации здравоохранения и правозащитные группы могут работать вместе, чтобы продвигать кампании по повышению осведомленности о раке печени и кампании по донорству органов, что в конечном итоге спасает жизни и снижает бремя этого разрушительного заболевания. Заключение В заключение можно сказать, что трансплантация печени при раке печени представляет собой мощный вариант лечения, который может дать надежду и продлить жизнь людям, столкнувшимся с этим сложным диагнозом.










