Hôpitaux Wockhardt
Mumbai, Maharashtra, Inde, Inde
Il y a 7 hôpitaux sous le groupe d'hôpitaux Wockhardt. lire la suite
Envoyer la questionÀ propos de l'hôpital
Il y a 7 hôpitaux sous Wockhardt Hospitals Group.
- Hôpital super spécialisé NM Virani Wockhardt, Rajkot : équipé de 170 lits de patients (24 MICU ; 6 SICU) 6 salles d'opération
- Hôpital Wockhardt Super Specialty, North Mumbai, Mira Road : Équipé de 350 lits d'hôpitaux, 9 OT bien équipés et ultramodernes., 100 lits de soins intensifs.
- La vie gagne aux hôpitaux New Age Wockhardt, Mumbai Central : équipés de 350 lits, 8 OT, 100 lits dédiés aux Soins Critiques.
- Hôpital super spécialisé Wockhardt, Nagpur : Équipé de 118 lits de patients (33 pour les soins intensifs) et de 4 OT.
Traitements offerts
Top Doctors
Consultant - Oncologue Médical
CONSULTE AU EXPERIENCE :plus de 7 ans CHIRURGIE :
NA
Prix du traitement sur demande
Consultation de texte gratuitePrix du traitement sur demande
plus de 7 ans CHIRURGIE :
NA COÛT DU TRAITEMENT
Prix du traitement sur demande
Prix du traitement sur demande
Consultation de texte gratuitePrix du traitement sur demande
34 ans CHIRURGIE :
NA COÛT DU TRAITEMENT
Prix du traitement sur demande
Témoignages de patients
Maison d'hôtes à proximité
Équipe et spécialisation
Spécialité:
- Soins esthétiques
- Chirurgie bariatrique et métabolique
- Soins des os et des articulations
- Soins du cerveau et des nerfs
- Cerveau et colonne vertébrale
- Critical Care
- Dental Clinic
- Dermatologie
- Diabétologie
- Soins digestifs
- Endocrinologie
- ENT
- Procédures générales Chirurgie
- Hématologie
- Académie des cheveux et de la peau
- Soins cardiaques
- Médecine interne
- Radiologie d'intervention
- Chirurgie de transplantation rénale
- Chirurgie de greffe de foie
- Néphrologie
- Obstétrique et gynécologie
- Oncologie
- Opthalmologie
- Pédiatrie et néonatologie
- Radiologie
- Médecine respiratoire
- Rhumatologie
- Soins de la colonne vertébrale
- Urologie
Infrastructure

Nombre de lits
988. USI-30

Théâtres d'opération
27

Pas de chirurgien
2
Blogs
Coût de la greffe de cheveux en Inde
IntroductionLa perte de cheveux peut être une expérience pénible, affectant l'estime de soi et la confiance en soi. Heureusement, la greffe de cheveux s’est imposée comme une solution efficace pour lutter contre la chute des cheveux et retrouver une apparence naturelle et jeune. L'Inde est devenue une destination populaire pour les greffes de cheveux en raison de ses installations médicales de classe mondiale, de ses chirurgiens qualifiés et de ses traitements rentables. Dans ce blog, nous examinerons les facteurs qui influencent le coût d'une greffe de cheveux en Inde et pourquoi elle est devenue un choix privilégié pour beaucoup. Comprendre la greffe de cheveux Avant de plonger dans les aspects liés au coût, comprenons brièvement ce qu'est une greffe de cheveux. La greffe de cheveux est une procédure chirurgicale qui consiste à retirer les follicules pileux d'une partie de votre corps, généralement l'arrière ou les côtés de votre tête, et à les transplanter dans des zones chauves ou clairsemées. Ce processus est effectué méticuleusement pour garantir la croissance naturelle des cheveux dans la zone receveuse. Facteurs influençant le coût de la greffe de cheveux en Inde Type de procédure : Il existe principalement deux types de procédures de greffe de cheveux : la transplantation d'unités folliculaires (FUT) et l'extraction d'unités folliculaires (FUE) . La FUT est généralement plus rentable que la FUE car elle implique l’ablation d’une bande de cuir chevelu plutôt que de follicules individuels. Le choix de la procédure aura un impact significatif sur le coût global. Nombre de greffons : Le coût d’une greffe de cheveux en Inde est souvent calculé en fonction du nombre de greffons requis. Plus la perte de cheveux est importante, plus il faut de greffons, ce qui affecte directement le coût. Expertise du chirurgien : L'expérience et la réputation du chirurgien jouent un rôle crucial dans la détermination du coût. Les chirurgiens hautement qualifiés et renommés peuvent facturer plus pour leurs services. Emplacement de la clinique : Le coût de la vie varie à travers l'Inde, ce qui peut affecter le prix des procédures médicales. Les cliniques des villes métropolitaines comme Mumbai, Delhi et Bangalore peuvent facturer plus que celles des petites villes. Qualité des installations : la qualité de l'établissement médical, de l'équipement utilisé et de l'expérience globale fournie peuvent influencer le coût. Les cliniques haut de gamme dotées d'installations de pointe peuvent facturer plus. Services supplémentaires : Certaines cliniques offrent des services supplémentaires tels que des soins postopératoires, une thérapie PRP et des forfaits spéciaux. Ces services peuvent augmenter le coût global. Fourchette des coûts de greffe de cheveux en Inde En général, la chirurgie de greffe de cheveux en Inde est beaucoup moins chère que dans les pays développés comme les États-Unis et le Royaume-Uni. Le coût moyen d'une greffe de cheveux en Inde varie de 30,000 1,20,000 INR à 400 1,500 XNUMX INR (environ XNUMX USD à XNUMX XNUMX USD). Cependant, le coût peut varier considérablement en fonction des facteurs mentionnés ci-dessus. Il est important de noter que le coût réel peut varier d'une personne à l'autre en fonction des besoins individuels et des facteurs mentionnés précédemment. ConclusionLe coût d'une greffe de cheveux en Inde ne représente qu'une fraction de ce qu'il peut coûter dans de nombreux pays occidentaux, ce qui en fait une option attrayante pour ceux qui recherchent une solution à la chute des cheveux. Avec des chirurgiens qualifiés, des installations de pointe et une expérience culturelle diversifiée, l’Inde est devenue une plaque tournante des procédures de greffe de cheveux abordables et de haute qualité. Si vous envisagez une restauration capillaire, l'Inde vaut certainement la peine d'être explorée comme destination pour votre traitement.

Guide complet de la chirurgie de la sténose urétrale en Inde : meilleurs médecins, coûts et procédures
Introduction : La sténose urétrale est une condition médicale qui affecte le système urinaire, provoquant un rétrécissement ou un blocage de l'urètre, le tube par lequel l'urine s'écoule hors du corps. Cette condition peut entraîner divers problèmes et inconforts urinaires. Heureusement, l’Inde offre des installations médicales de classe mondiale et des urologues hautement qualifiés spécialisés dans la chirurgie des sténoses urétrales. Dans ce guide complet, nous explorerons les meilleurs médecins, les coûts et les procédures de chirurgie de sténose urétrale en Inde. Comprendre la sténose urétrale : Une sténose urétrale se produit lorsque du tissu cicatriciel, une inflammation ou d'autres facteurs provoquent un rétrécissement ou un blocage de l'urètre. Les symptômes courants comprennent des difficultés à uriner, un faible débit urinaire, des mictions fréquentes et des infections des voies urinaires. Si elles ne sont pas traitées, les sténoses urétrales peuvent entraîner des complications plus graves, ce qui rend essentiel un diagnostic et un traitement rapides. Procédures chirurgicales de sténose urétrale : Urétrotomie : Cette procédure mini-invasive implique l'utilisation d'un laser ou d'un endoscope pour inciser la sténose, élargissant ainsi le passage urétral. L'urétrotomie est souvent réalisée en ambulatoire et a un temps de récupération relativement court. Urétroplastie : L'urétroplastie est une intervention chirurgicale plus complexe qui consiste à retirer le tissu cicatriciel et à reconstruire l'urètre. Il est très efficace pour un soulagement à long terme et est généralement recommandé pour les sténoses plus sévères. Dilatation : La dilatation urétrale est une option non chirurgicale qui consiste à étirer doucement l'urètre rétréci à l'aide de tubes ou de dilatateurs de plus en plus grands. Bien que cela puisse apporter un soulagement temporaire, la sténose peut réapparaître. Meilleurs urologues spécialisés dans la chirurgie de la sténose urétrale en Inde : Dr. Ashutosh BaghelNéphrologue / Urologue chez : Hôpitaux Wockhardt, Mira Road, MumbaiDr. Ashutosh Baghel est urologue à l'hôpital Wockhardt, Mira Road, Mumbai, avec 16 ans d'expérience en urologie. Son expertise couvre divers domaines, notamment l'onco-urologie, les maladies des calculs (rein, uretère, vessie), la chirurgie au laser, l'infertilité, l'artère veineuse. Fistule (FAV), transplantation rénale et urologie laparoscopique et robotique. la Dre Pramod. S. Consultant - Urologue à : Kauvery Hospital, ChennaiDr. Pramod S. est un urologue bien teinté basé à Bangalore, avec plus de 7 ans d'expérience. Il est un expert en calculs urinaires, prostatectomie au laser, andrologie et dysfonctionnement sexuel masculin. Coût de la chirurgie de sténose urétrale en Inde : Le coût de la chirurgie de sténose urétrale en Inde peut varier en fonction de la procédure, de l'expérience du chirurgien et de l'emplacement de l'hôpital. En moyenne, l'urétrotomie peut coûter entre 1,500 3,000 et 3,000 6,000 dollars, tandis que l'urétroplastie peut coûter entre XNUMX XNUMX et XNUMX XNUMX dollars. Les procédures de dilatation sont généralement plus abordables, avec des coûts allant de 500 $ à 1,500 XNUMX $. Préparation à la chirurgie de sténose urétrale : consultez un urologue pour déterminer la procédure la plus adaptée à votre état. Partagez vos antécédents médicaux, y compris les allergies ou les médicaments que vous prenez. instructions préopératoires fournies par votre chirurgien, telles que le jeûne avant la chirurgie. Récupération et soins ultérieurs : les temps de récupération varient en fonction de la procédure, mais il est généralement conseillé aux patients de : Reposez-vous et évitez les activités intenses. Restez hydraté et suivez le régime alimentaire recommandé. médicaments prescrits comme indiqué. Assister aux rendez-vous de suivi pour la surveillance. Conclusion : La chirurgie de sténose urétrale en Inde est une option viable pour les personnes recherchant un traitement efficace auprès d'urologues hautement qualifiés à une fraction du coût par rapport à de nombreux pays occidentaux.
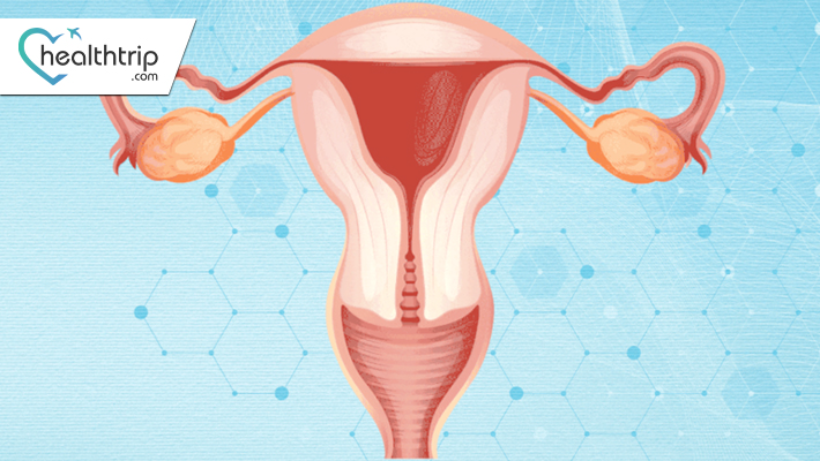
Cancer des trompes de Fallope : symptômes, causes et traitements
Que sont les trompes de Fallope ? Les trompes de Fallope, également connues sous le nom d'oviductes, sont une paire de structures étroites en forme de tube dans le système reproducteur féminin. Ils s'étendent des ovaires à l'utérus et leur fonction principale est de transporter les ovules des ovaires à l'utérus. Pendant l'ovulation, un ovule est libéré par un ovaire et les trompes de Fallope permettent à l'ovule de se déplacer vers l'utérus. Si l’ovule est fécondé par les spermatozoïdes au cours de ce voyage, la fécondation se produit généralement dans les trompes de Fallope. L'ovule fécondé poursuit ensuite son voyage vers l'utérus pour l'implantation et la grossesse. Les trompes de Fallope sont essentielles au processus de reproduction et jouent un rôle crucial dans la fécondation de l'ovule et dans les premiers stades du développement embryonnaire. Les problèmes liés aux trompes de Fallope, tels que des blocages ou le développement d'un cancer, peuvent avoir un impact sur la fertilité et la santé reproductive. Cancer de la trompe de FallopeLe cancer de la trompe de Fallope fait référence au développement de cellules malignes dans les trompes de Fallope, qui font partie du système reproducteur féminin. Ces tubes minces relient les ovaires à l'utérus et jouent un rôle crucial dans le transport des ovules. Le cancer peut être classé comme primaire, provenant des trompes de Fallope, ou secondaire, se propageant à partir d'autres zones. Quels sont les symptômes et les signes du cancer des trompes de Fallope ? Examinons les symptômes et les signes du cancer des trompes de Fallope. Douleur pelvienne : Douleur persistante ou qui s'aggrave dans la région pelvienne, indiquant potentiellement la présence d'une tumeur dans les trompes de Fallope. Saignement vaginal anormal : Saignement inhabituel non associé à des menstruations régulières, telles que des saignements entre les règles ou des saignements postménopausiques. par inconfort. Autres symptômes possibles : Maux de dos Fatigue Modifications des habitudes urinaires Perte de poids inexpliquée Causes du cancer de la trompe de Fallope : Facteurs génétiques : Présence de mutations génétiques spécifiques, telles que BRCA1 et BRCA2, augmentant la susceptibilité au cancer de la trompe de Fallope. Antécédents familiaux : Individus ayant des antécédents familiaux de Le cancer de l'ovaire ou du sein peut présenter un risque plus élevé. les trompes de Fallope peuvent être associées à un risque accru. Diagnostic du cancer des trompes de Fallope 1. Tests d'imagerie : échographie : des ondes sonores à haute fréquence créent des images pour détecter des anomalies dans la région pelvienne. CT Scan (tomodensitométrie) : les rayons X produisent des images en coupe transversale, aidant à identifier la taille et la propagation de la tumeur. IRM (imagerie par résonance magnétique) : Images détaillées utilisant des champs magnétiques et des ondes radio, utiles pour évaluer l’implication des tissus mous.2. Biopsie : Prélèvement d'un petit échantillon de tissu pour examen microscopique afin de confirmer la présence de cellules cancéreuses. Les types incluent l'aspiration à l'aiguille fine ou la biopsie chirurgicale.3. Tests sanguins (CA-125) : Mesure des niveaux de protéine CA-125 dans le sang. Des niveaux élevés peuvent indiquer la présence de certains cancers, notamment le cancer des trompes de Fallope.4. Exploration chirurgicale : Laparoscopie : procédure mini-invasive utilisant un tube fin et éclairé avec une caméra (laparoscope) pour examiner les organes pelviens. Laparotomie exploratoire : exploration chirurgicale impliquant une incision plus grande pour un examen plus complet de la cavité abdominale. Traitement du cancer de la trompe de Fallope. Le cancer des trompes de Fallope, bien que rare, présente des défis uniques en termes de traitement. Une compréhension approfondie des options de traitement disponibles et de leurs implications est cruciale. Ce guide complet approfondit les différents aspects de la gestion du cancer des trompes de Fallope.1. Intervention chirurgicale : la pierre angulaire du traitementLa chirurgie est la première étape du traitement du cancer des trompes de Fallope. L'approche chirurgicale peut varier en fonction de l'étendue du cancer et des circonstances spécifiques du patient : Salpingectomie : Une salpingectomie implique l'ablation de la ou des trompes de Fallope affectées. Il s’agit de la procédure standard pour le cancer des trompes de Fallope à un stade précoce. Les chirurgiens visent à exciser la tumeur ainsi qu'une marge de tissu sain pour assurer une ablation complète. Hystérectomie abdominale totale : Dans certains cas, notamment chez les patientes ménopausées ou lorsque le cancer s'est propagé au-delà des trompes de Fallope, une hystérectomie abdominale totale peut être recommandée. Cette procédure implique l'ablation de l'utérus, du col de l'utérus et des trompes de Fallope.2. Évaluation de la propagation et de l'étendue : dissection des ganglions lymphatiques et omentectomie. Au cours de l'intervention chirurgicale, des mesures supplémentaires peuvent être prises pour évaluer l'étendue de la propagation du cancer et garantir un traitement complet : Dissection des ganglions lymphatiques : l'ablation et l'examen des ganglions lymphatiques voisins aident à déterminer si le cancer s'est propagé au-delà de la zone de Fallope. tubes. Si un cancer est détecté dans les ganglions lymphatiques, cela peut influencer les décisions de traitement ultérieures. Omentectomie : dans les cas où l'on craint une propagation du cancer à l'omentum (un tablier de tissu adipeux recouvrant les organes abdominaux), une omentectomie peut être réalisée. Cette procédure vise à éliminer les cellules cancéreuses potentielles dans l'omentum.3. Cibler les cellules cancéreuses résiduelles : chimiothérapie Après une intervention chirurgicale, la chimiothérapie adjuvante est une approche thérapeutique standard pour le cancer des trompes de Fallope. La chimiothérapie implique l'administration de médicaments pour détruire toutes les cellules cancéreuses restantes : Médicaments de chimiothérapie : Le choix des médicaments de chimiothérapie dépend du type et du stade spécifiques du cancer de la trompe de Fallope. Les médicaments à base de platine comme le cisplatine ou le carboplatine sont couramment utilisés en association avec d'autres médicaments tels que le paclitaxel. Ces médicaments sont généralement administrés par voie intraveineuse ou orale. Traitement personnalisé : les oncologues adaptent les schémas de chimiothérapie à chaque patient, en tenant compte de facteurs tels que l'âge, l'état de santé général et les caractéristiques spécifiques du cancer. La personnalisation garantit le traitement le plus efficace et le plus tolérable.4. Radiothérapie : une option dans des cas spécifiquesLa radiothérapie n'est pas fréquemment utilisée dans le traitement du cancer de la trompe de Fallope, mais peut être envisagée dans certains scénarios : Radiation externe : la radiothérapie externe consiste à diriger des rayons X à haute énergie vers le site de la tumeur depuis l'extérieur. le corps. Cette méthode précise peut être utilisée pour cibler des zones spécifiques, telles que les cellules cancéreuses résiduelles après une intervention chirurgicale. Curiethérapie : En curiethérapie, une source de rayonnement est placée directement à l'intérieur ou à proximité de la tumeur. Il est utilisé moins fréquemment dans le cancer de la trompe de Fallope, mais peut constituer une option dans certains cas.5. Explorer les thérapies ciblées Bien que les thérapies ciblées ne constituent pas le traitement principal du cancer de la trompe de Fallope, des recherches en cours explorent leur potentiel : Approches ciblées : Les thérapies ciblées se concentrent sur des molécules ou des voies spécifiques qui jouent un rôle dans la croissance du cancer. En interférant avec ces cibles spécifiques, ces thérapies visent à inhiber la prolifération des cellules cancéreuses. Essais cliniques : De nombreux essais cliniques étudient l'efficacité des thérapies ciblées dans divers types de cancer, notamment le cancer de la trompe de Fallope. Les patients atteints d'une maladie avancée ou réfractaire peuvent envisager de participer à ces essais pour accéder à des traitements de pointe.6. Essais cliniques : traitements pionniersLes essais cliniques sont inestimables pour faire progresser notre compréhension du cancer de la trompe de Fallope et développer des stratégies de traitement innovantes : Traitements innovants : les essais cliniques offrent aux patients l'accès à des traitements prometteurs qui ne sont pas encore largement disponibles. Ces essais évaluent l'innocuité et l'efficacité de nouvelles thérapies, combinaisons et approches. Participation des patients : Les patients atteints d'un cancer des trompes de Fallope avancé ou récurrent peuvent contribuer au progrès médical en participant à des essais cliniques. Il est essentiel de discuter des options d’essai avec votre équipe soignante pour déterminer si vous êtes un candidat approprié.7. Améliorer la qualité de vie : soins de soutienLes soins de soutien font partie intégrante du traitement du cancer des trompes de Fallope, abordant à la fois les aspects physiques et émotionnels : Gestion de la douleur : La gestion de la douleur est essentielle pour améliorer le confort et le bien-être du patient. Diverses stratégies de gestion de la douleur, notamment des médicaments et des approches non pharmacologiques, peuvent être utilisées. Soutien nutritionnel : Une bonne nutrition est cruciale pendant le traitement du cancer. Les diététistes professionnels peuvent fournir des conseils sur la façon de maintenir une alimentation équilibrée et de relever les défis alimentaires qui pourraient survenir. Assistance émotionnelle : Faire face à un diagnostic et à un traitement d'un cancer peut être un défi émotionnel. Le soutien psychosocial, les conseils et les groupes de soutien peuvent aider les patients et leurs familles à surmonter ces obstacles émotionnels. En résumé, le traitement du cancer des trompes de Fallope est un domaine complexe et en évolution. Collaborer étroitement avec des experts en soins de santé, rester informé des options de traitement disponibles et participer activement aux décisions de traitement sont des facteurs clés pour obtenir les meilleurs résultats possibles. Des rendez-vous de suivi réguliers sont essentiels pour suivre les progrès, gérer les effets secondaires et ajuster les plans de traitement si nécessaire. Facteurs de risque du cancer des trompes de Fallope :1. Antécédents familiaux de cancer de l'ovaire ou du sein : Les personnes ayant des antécédents familiaux de cancer de l'ovaire ou du sein ont un risque plus élevé de développer un cancer des trompes de Fallope. La présence de ces cancers chez des parents proches, comme une mère, une sœur ou une fille, peut suggérer une prédisposition génétique.2. Mutations génétiques héréditaires (BRCA1, BRCA2) : Les mutations héréditaires des gènes BRCA1 et BRCA2 augmentent considérablement le risque de cancer des trompes de Fallope. Les tests génétiques peuvent identifier ces mutations, aidant ainsi les individus à prendre des décisions éclairées concernant les mesures préventives et le dépistage.3. Âge : Bien que le cancer des trompes de Fallope puisse survenir à tout âge, le risque augmente avec l'âge, en particulier chez les femmes de plus de 50 ans. Des examens de santé réguliers deviennent cruciaux à mesure que les individus entrent dans ce groupe d'âge.4. Antécédents reproductifs : Certains facteurs reproductifs peuvent influencer le risque de cancer des trompes de Fallope. Par exemple, les femmes qui n’ont jamais accouché ou qui ont des antécédents d’infertilité peuvent être confrontées à un risque légèrement élevé. Complications du cancer des trompes de Fallope : 1. Se propager aux organes voisins : à un stade avancé, le cancer de la trompe de Fallope peut se propager aux organes voisins tels que les ovaires, l'utérus ou d'autres structures pelviennes. Cela peut compliquer le traitement et affecter le pronostic global.2. Complications liées au traitement : Les interventions chirurgicales, la chimiothérapie et la radiothérapie peuvent entraîner des complications associées. Les complications chirurgicales peuvent inclure des saignements ou des infections, tandis que la chimiothérapie et la radiothérapie peuvent provoquer des effets secondaires comme de la fatigue, des nausées et un affaiblissement de la fonction immunitaire.3. Récidive : Malgré le succès du traitement, il existe toujours un risque de récidive du cancer. Des rendez-vous de suivi réguliers et une surveillance sont essentiels pour détecter précocement tout signe de récidive. Prévention du cancer des trompes de Fallope :1. Chirurgies de réduction des risques (ovariectomie prophylactique) : Chez les personnes à haut risque en raison d'antécédents familiaux ou de mutations génétiques, l'ablation des ovaires (ovariectomie) peut être recommandée à titre préventif. Cela peut réduire considérablement le risque de développer un cancer des trompes de Fallope.2. Conseil et tests génétiques : Le conseil génétique peut aider les individus à comprendre leur risque en fonction de leurs antécédents familiaux et les guider dans la prise de décisions concernant les tests génétiques. Les tests de mutations BRCA1 et BRCA2 peuvent fournir des informations précieuses pour les stratégies préventives.3. Considérations sur l'hormonothérapie substitutive : Pour les personnes ayant des antécédents de cancer des trompes de Fallope, le recours à l'hormonothérapie substitutive (THS) peut être abordé avec prudence. Il est important de discuter des risques et des avantages potentiels avec les prestataires de soins de santé afin de prendre des décisions éclairées concernant le THS.Perspectives/Pronostic :1. Stade au diagnostic : Un diagnostic à un stade précoce est généralement en corrélation avec de meilleurs résultats. La stadification détermine l'étendue de la propagation du cancer.2. Réponse au traitementUne réponse positive à la chirurgie, à la chimiothérapie et à d'autres thérapies améliore le pronostic.3. Les taux de survie globaux varient en fonction du stade et de l'agressivité du cancer.4.

Tout sur l'urétroplastie : Ce qu'il faut savoir
L'urètre est comme un petit tunnel chargé de laisser sortir l'urine. Parfois, les choses tournent un peu bizarrement dans ce tunnel, et c'est là que l'urétroplastie intervient comme un super-héros. L'urétroplastie est essentiellement la réparation de votre urètre. C'est un tour de magie chirurgicale où les médecins réparent ou reconstruisent ce petit tube pour qu'il fonctionne comme il est censé le faire. Maintenant, pourquoi est-ce important ? Eh bien, imaginez votre urètre comme un agent de la circulation pour votre pipi. Quand cela ne fonctionne pas correctement, les choses deviennent chaotiques. L’urétroplastie intervient pour rétablir l’ordre. C'est comme dire : « Hé, faisons en sorte que ce trafic soit à nouveau fluide ! » Il ne s’agit pas seulement de réparer les tuyaux ; il s'agit de rendre votre vie quotidienne moins compliquée. Ainsi, l'urétroplastie est un peu un héros du pipi, garantissant que vous pouvez vaquer à vos occupations sans aucun problème.Indications pour l'urétroplastieA. Raisons : Rétrécissements urétraux : rétrécissement qui obstrue le flux urinaire, nécessitant une intervention corrective. Blessures urétrales : traiter les dommages induits par un traumatisme pour assurer une guérison et une fonctionnalité appropriées. Complications de réparation de l'hypospadias : résoudre les problèmes découlant d'interventions chirurgicales antérieures pour l'hypospadias. Autres anomalies urétrales : s'attaquer aux congénitales ou des variations acquises affectant la fonction urétrale normale.B. Candidats : Hommes présentant un débit urinaire obstrué : Convient à ceux confrontés à une obstruction due à des sténoses urétrales et cherchant à restaurer un flux urinaire sans entrave. Patients présentant des infections urétrales récurrentes : Traitement des infections chroniques et des complications pouvant entraîner des dommages structurels. Personnes présentant des anomalies urétrales congénitales : sur mesure intervention pour les personnes souffrant de problèmes structurels liés à la naissance affectant l'urètre. L'urétroplastie sert d'approche personnalisée pour restaurer la normalité de la fonction et de la structure, garantissant des soins complets aux personnes présentant divers défis urologiques. Procédure de chirurgie urétrale A. Avant la chirurgie (phase préopératoire)Évaluation et préparation du patient : Le cheminement vers la guérison commence par une évaluation approfondie des antécédents médicaux et de la condition physique du patient. Une attention particulière est accordée aux facteurs de santé individuels, garantissant l'approche la plus adaptée et la plus efficace. Études d'imagerie : la précision est la clé. Des études d'imagerie avancées sont menées pour fournir une compréhension complète de la structure urétrale. Cela aide l'équipe chirurgicale à planifier une intervention méticuleuse. Discussion sur les risques et les avantages potentiels : L'engagement des patients est une pierre angulaire. Un dialogue ouvert s'ensuit, éclairant le patient sur les subtilités de la procédure, les résultats potentiels et les risques associés. Un patient bien informé est un partenaire du processus de guérison.B. Pendant la chirurgie (phase peropératoire) Administration de l'anesthésie : confort et sécurité s'entrelacent lors de l'administration de l'anesthésie, garantissant un environnement sans douleur et sécurisé pour le déroulement de l'intervention chirurgicale. Incision et exposition de l'urètre : avec la plus grande précision, une équipe chirurgicale qualifiée expose délicatement l'urètre. zone touchée. Chaque incision est réalisée avec soin, marquant le début du parcours thérapeutique. Excision ou réparation du segment affecté : La finesse chirurgicale entre en jeu puisque le segment endommagé est soit excisé, soit méticuleusement réparé. Chaque action est guidée par l'engagement de restaurer une fonction et un bien-être optimaux. Greffe ou substitution de tissus : Des techniques innovantes sont utilisées, telles que la greffe ou la substitution de tissus, pour assurer la reconstruction transparente de l'urètre. L’objectif n’est pas seulement la réparation mais le rétablissement d’un état de santé et de vitalité.C. Après la chirurgie (phase postopératoire) Cathétérisme : aspect essentiel de la récupération, le cathétérisme est effectué avec précision pour faciliter la guérison. Cette étape essentielle favorise une fonction urinaire optimale pendant les premières étapes de la récupération. Soins et surveillance des plaies : Chaque plaie témoigne de la résilience du corps. Des soins diligents sont administrés et une surveillance continue garantit que tout signe de guérison ou de complication est rapidement traité. Gestion de la douleur : La compassion rencontre l'expertise dans la gestion de la douleur postopératoire. Des approches sur mesure garantissent que l'inconfort est minimisé, permettant au patient de se concentrer sur son parcours de rétablissement. Rendez-vous de suivi pour évaluation : Le processus de guérison est un effort de collaboration. Les rendez-vous de suivi programmés font partie intégrante, permettant à l'équipe médicale d'évaluer les progrès, de répondre à toute préoccupation et de guider le patient vers un rétablissement complet. À chaque phase, de l'évaluation initiale au suivi postopératoire, la procédure n'est pas qu'un simple examen médical. intervention mais une approche holistique pour restaurer la santé et le bien-être. Le voyage se déroule avec précision, compassion et engagement envers le résultat optimal du patient. Dernières avancées en matière d'urétroplastie : Ingénierie tissulaire : création de structures tissulaires fonctionnelles pour améliorer la guérison naturelle. Avantages : réduction des complications associées aux greffes traditionnelles. Techniques mini-invasives : endoscopique et techniques assistées par laser pour des procédures moins invasives.Avantages : temps de récupération plus courts, douleur réduite et cicatrices minimisées.Urétroplastie assistée par robot : technologie robotique pour une précision et un contrôle améliorés.Avantages : résultats améliorés grâce à des manœuvres précises.Impression 3D dans la reconstruction urétrale : personnalisée greffes et modèles anatomiques créés par impression 3D.Avantages : Chirurgie personnalisée pour de meilleurs résultats fonctionnels.Stents bioabsorbables :Stents temporaires qui se dissolvent progressivement après la reconstruction.Avantages : Réduction des complications associées à l'utilisation à long terme du stent.Thérapie au plasma riche en plaquettes (PRP) :Utilisation de plaquettes concentrées pour améliorer la cicatrisation des tissus.Avantages : Thérapie d'appoint pour améliorer les taux de réussite et accélérer la guérison.Consultez toujours des professionnels de la santé pour obtenir les dernières informations, car les progrès peuvent varier selon l'établissement et le cas.Conseils de préparation pour les patientsObtenez une image claire de ce qui se passe à l'avance pour prendre des décisions éclairées concernant votre procédure à venir. Respectez les directives de soins de santé, y compris le régime alimentaire et les médicaments, et effectuez rapidement les tests nécessaires pour un processus fluide. Communiquez ouvertement avec votre équipe de soins pour obtenir des éclaircissements sur la procédure, les risques et à quoi s'attendre par la suite. .Préparez de manière proactive votre esprit et vos émotions. Explorez des techniques de relaxation pour gérer l'anxiété et favoriser une attitude positive.Risques et complicationsInfection : potentiel d'infections postopératoires, nécessitant une surveillance vigilante et une intervention rapide.Saignement : risque de saignement pendant ou après l'intervention, nécessitant une prise en charge prudente.Récidive de rétrécissement urétral : possibilité de sténose urétrale récurrente, nécessitant une intervention supplémentaire. Dysfonction érectile (dans certains cas) : Dans certains cas, un risque de dysfonction érectile peut être associé à la procédure. Stratégies pour prévenir les complications Prophylaxie antibiotique Administration d'antibiotiques prophylactiques avant la chirurgie pour réduire le risque d'infection. aux soins postopératoiresAssurer le respect méticuleux des instructions de soins postopératoires pour une récupération optimale.Rendez-vous de suivi réguliersPlanifier et assister à des rendez-vous de suivi réguliers pour surveiller les progrès et résoudre rapidement tout problème émergent.En un mot, l'urétroplastie n'est pas seulement une solution, c'est une solution importante amélioration pour ceux qui font face à des problèmes urétraux. Qu'il s'agisse d'un passage étroit, de blessures ou de bizarreries, cette procédure rétablit le confort et la normalité. La clé?




