- الصفحة الرئيسية
- العلاج
- العصبية / العمود الفقري
العصبية / العمود الفقري
المستشفيات لعلاج الجهاز العصبي / العمود الفقري عرض الكل 
أفضل الأطباء لعلاج الجهاز العصبي / العمود الفقري عرض الكل 
مدير ورئيس - جراحة الأعصاب والعمود الفقري
القنصليات في الخبرة:لديه أكثر من 19 عاما العمليات الجراحية :
+10000
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
لديه أكثر من 19 عاما العمليات الجراحية :
+10000 تكلفة العلاج
سعر العلاج عند الطلب
المدير التنفيذي - جراحة العمود الفقري والأعصاب
القنصليات فيفورتيس، ميموريل ريسرج انستيتيوت، جورجاون
الخبرة:20 سنة العمليات الجراحية :
+7000
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
20 سنة العمليات الجراحية :
+7000 تكلفة العلاج
سعر العلاج عند الطلب
رئيس - جراحة العمود الفقري العصبي
القنصليات فيفورتيس، ميموريل ريسرج انستيتيوت، جورجاون
الخبرة:شنومكس + سنوات العمليات الجراحية :
+10000
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
شنومكس + سنوات العمليات الجراحية :
+10000 تكلفة العلاج
سعر العلاج عند الطلب
جراح العظام والعمود الفقري
القنصليات فيمستشفى SCI الدولي ، نيودلهي +1
الخبرة:26 سنة العمليات الجراحية :
NA
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
26 سنة العمليات الجراحية :
NA تكلفة العلاج
سعر العلاج عند الطلب
استشاري أول - تصحيح التشوهات والعمود الفقري
القنصليات في الخبرة:17 سنة العمليات الجراحية :
+2000
العلاج يبدأ من 5,000 دولار
استشارة نصية مجانيةالعلاج يبدأ من 5,000 دولار
17 سنة العمليات الجراحية :
+2000 تكلفة العلاج
ابتداء من الساعة $ 5,000
مدير كبير - جراحة المخ والأعصاب
القنصليات فيمستشفى ماكس سوبر التخصص ، باتبارغانج
الخبرة:21 سنة العمليات الجراحية :
+8000
سعر العلاج عند الطلب
استشارة نصية مجانيةسعر العلاج عند الطلب
21 سنة العمليات الجراحية :
+8000 تكلفة العلاج
سعر العلاج عند الطلب
شهادات وتوصيات
عرض الكل 
- علاج او معاملة : الضفيرة العضدية
- المستشفيات: مستشفى إندرابراسثا أبولو
- علاج او معاملة : العلاج غير معروف
- المستشفيات: مستشفى فورتيس، نويدا
- علاج او معاملة : تخفيف ضغط عنق الرحم بجراحة التثبيت
- المستشفيات: فورتيس، ميموريل ريسرج انستيتيوت، جورجاون
- علاج او معاملة : العلاج غير معروف
- المستشفيات: مستشفى فورتيس، نويدا
- علاج او معاملة : جراحة ورم الدماغ
- المستشفيات: مستشفى فورتيس، نويدا
- علاج او معاملة : جراحة ورم الدماغ
- المستشفيات: فورتيس، ميموريل ريسرج انستيتيوت، جورجاون
- علاج او معاملة : جراحة ورم الدماغ
- المستشفيات: مدينة جلين إيجلز العالمية للصحة ، تشيناي
- علاج او معاملة : استئصال القرص والتثبيت
- المستشفيات: فورتيس، ميموريل ريسرج انستيتيوت، جورجاون
مدونات ذات الصلة
عرض الكل 
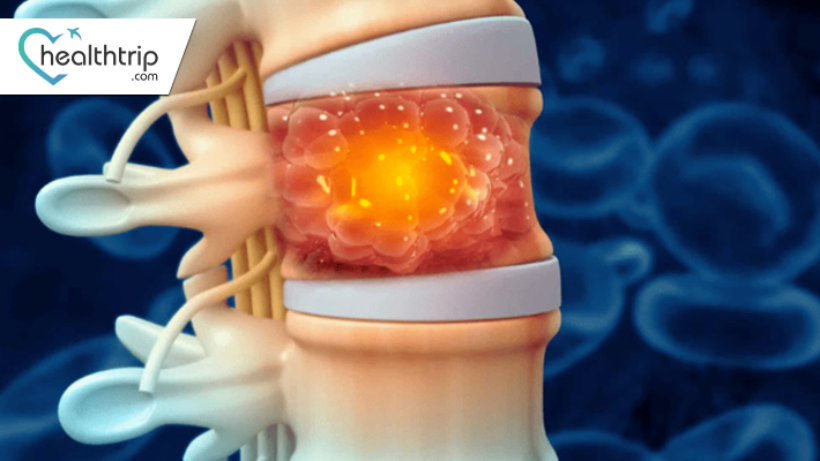
أورام النخاع الشوكي: الأنواع والأعراض والعلاج
العمود الفقري البشري، وهو مكون معقد وحيوي في الجهاز العصبي المركزي لدينا، يمكن أن يصاب أحيانًا بوجود أورام تؤثر على الحبل الشوكي. تشكل أورام النخاع الشوكي، المتنوعة في أشكالها وخصائصها، تحديات فريدة للأفراد ومقدمي الرعاية الصحية على حد سواء. يتطلب فهم هذه الأورام استكشافًا دقيقًا يشمل أنواعها وأنماطها الديموغرافية وأعراضها وطرق التشخيص وخيارات العلاج المتاحة. تعتبر رحلة الفهم هذه ضرورية ليس فقط لأولئك المتأثرين بشكل مباشر ولكن للمجتمع الطبي الأوسع، لأنها تفتح الأبواب أمام التدخلات في الوقت المناسب، وتحسين التشخيص، والتقدم المستمر في البحث. في هذا الاستكشاف، نتعمق في المشهد المعقد لأورام النخاع الشوكي، بهدف تسليط الضوء على تعقيداتها وأهميتها في مجال الرعاية الصحية. ورم النخاع الشوكي: - ورم النخاع الشوكي هو نمو غير طبيعي للخلايا داخل العمود الفقري أو بالقرب منه. حبل. يمكن أن تكون هذه الأورام إما حميدة (غير سرطانية) أو خبيثة (سرطانية)، وقد تؤثر على الحبل الشوكي أو الهياكل المحيطة به. يعد فهم أورام الحبل الشوكي أمرًا بالغ الأهمية لأنها يمكن أن تؤثر على الوظائف الدقيقة والحيوية للجهاز العصبي. يمكن أن تؤدي هذه النموات إلى مجموعة من الأعراض، مما يؤثر على حركة الشخص وإحساسه ورفاهيته بشكل عام. من خلال الحصول على نظرة ثاقبة لهذه الأورام، يمكننا تحسين الكشف المبكر، وتعزيز نتائج العلاج، وفي نهاية المطاف تحسين نوعية الحياة للأفراد المصابين. أنواع أورام النخاع الشوكي حسب الموقع: 1. الأورام داخل النخاع: تتطور هذه الأورام داخل الحبل الشوكي نفسه، وتتشابك بشكل معقد مع الأنسجة العصبية. تنشأ الأورام داخل النخاع من خلايا داخل الحبل الشوكي ويمكن أن تؤثر على الهياكل العصبية الدقيقة. غالبًا ما تتسلل هذه الأورام إلى الأنسجة المحيطة، مما يجعل الاستئصال الجراحي أمرًا صعبًا. الأورام الدبقية والأورام البطانية العصبية والأورام الأرومة الوعائية هي أنواع شائعة من الأورام داخل النخاع. نظرًا لموقعها، قد تؤدي الأورام داخل النخاع إلى تعطيل الوظيفة العصبية الطبيعية، مما يؤدي إلى أعراض مثل الضعف الحركي والتغيرات الحسية، الألم.2. الأورام خارج النخاع: تنمو هذه الأورام خارج الحبل الشوكي ولكن داخل القناة الشوكية، وهي البنية العظمية الواقية المحيطة بالحبل. تنشأ الأورام خارج النخاع عادةً من الأنسجة الداعمة المحيطة بالحبل الشوكي، مثل السحايا أو جذور الأعصاب. قد تضغط على الحبل الشوكي، مما يسبب الأعراض عن طريق الضغط أو الارتشاح. الأورام السحائية، والأورام الشفانية، والأورام الليفية العصبية هي أنواع شائعة من الأورام خارج النخاع. في حين أن الأورام خارج النخاع تقع خارج أنسجة الحبل الشوكي، إلا أنها لا تزال قادرة على ممارسة الضغط على الهياكل العصبية، مما يؤدي إلى ظهور الأعراض. مثل آلام الظهر، أو الضعف، أو التغيرات الحسية. غالبًا ما تكون الإزالة الجراحية لهذه الأورام أكثر جدوى مقارنة بالأورام داخل النخاع. النوع الأكثر شيوعًا من أورام النخاع الشوكي هو ورم داخل النخاع، وهو ورم ينمو داخل النخاع الشوكي نفسه. النوع الثاني الأكثر شيوعًا من أورام النخاع الشوكي هو ورم خارج النخاع وهو ورم ينمو خارج الحبل الشوكي. حسب نوع الخلايا: أ. الأورام السحائية: - الأورام السحائية هي أورام بطيئة النمو تنشأ من السحايا، وهي الطبقات الواقية المحيطة بالحبل الشوكي والدماغ. وهي غالبا ما تكون حميدة وقد تسبب أعراضا عن طريق الضغط على الحبل الشوكي أو جذور الأعصاب. الأورام البطانية العصبية: - تتطور الأورام البطانية العصبية من الخلايا البطانية المبطنة للقناة المركزية للحبل الشوكي. يمكن أن تحدث هذه الأورام في أي عمر وقد تختلف في عدوانيتها. غالبًا ما ترتبط الأعراض بموقع الورم وحجمه. الأورام النجمية: - تنشأ الأورام النجمية من الخلايا النجمية، وهي خلايا على شكل نجمة توفر الدعم للخلايا العصبية. يمكن أن تكون هذه الأورام إما منخفضة الدرجة أو عالية الدرجة، ويعتمد تأثيرها على موقعها على طول الحبل الشوكي. الأورام الشفانية: - تنشأ الأورام الشفانية من خلايا شوان، التي تنتج الغطاء الواقي (الميالين) حول الألياف العصبية. هذه الأورام عادة ما تكون حميدة ويمكن أن تؤثر على الأعصاب في النخاع الشوكي، مما يسبب الألم أو الضعف أو التنميل. أنواع نادرة أخرى: - توجد أنواع أخرى نادرة من أورام النخاع الشوكي، مثل الأورام الأرومية الوعائية والأورام الدبقية والأورام الشحمية. على الرغم من أنها أقل شيوعًا، إلا أنها قد تمثل تحديات فريدة من حيث التشخيص والعلاج بسبب ندرتها وخصائصها المتنوعة. الأعراض والعلامات أ. آلام الظهر: ألم مستمر أو شديد في الظهر، وغالبًا ما يكون موضعيًا في المنطقة التي يؤثر فيها الورم على الحبل الشوكي. الضعف الحركي: فقدان تدريجي أو مفاجئ للقوة والتنسيق في الأطراف، مما قد يؤدي إلى صعوبة في المشي أو أداء الأنشطة اليومية. التغيرات الحسية: تغير الأحاسيس، مثل الوخز أو التنميل أو الشعور بالدبابيس والإبر في المناطق التي تخدمها الأعصاب المصابة.د. فقدان السيطرة على المثانة أو الأمعاء: عدم القدرة على التحكم في وظائف الجهاز البولي أو الأمعاء، مما قد يشير إلى الضغط على الأعصاب التي تتحكم في وظائف الجسم هذه. أعراض عصبية أخرى: هناك أعراض عصبية مختلفة، بما في ذلك صعوبة التوازن، والتغيرات في ردود الفعل، وتشنجات العضلات، وفي بعض الحالات، صعوبة البلع. أسباب أورام النخاع الشوكي: الرجال أكثر عرضة قليلاً للإصابة بأورام النخاع الشوكي من النساء. العوامل الوراثية: التاريخ العائلي لأورام النخاع الشوكي أو بعض المتلازمات الوراثية التي تزيد من خطر الإصابة. العوامل البيئية: التعرض لبعض السموم البيئية أو المواد التي قد تساهم في تطور الأورام. التعرض للإشعاع: التعرض السابق للإشعاعات المؤينة، سواء لأغراض طبية أو لأسباب أخرى، كعامل خطر محتمل. عوامل الخطر الأخرى: عوامل مثل العمر والجنس وبعض الحالات الطبية التي قد تزيد من احتمالية الإصابة بأورام النخاع الشوكي. تشخيص أورام النخاع الشوكي تشخيص أورام العمود الفقري هو عملية متعددة الخطوات تجمع بين التقييم السريري والتصوير المتقدم والمختبر التقنيات. بالنظر إلى الآثار المحتملة لورم العمود الفقري ، سواء كان حميدًا أو خبيثًا ، فإن التشخيص الدقيق أمر بالغ الأهمية لتوجيه قرارات العلاج والتنبؤ بالنتائج. التاريخ الطبي والفحص البدني: التقييم الأولي: تبدأ رحلة التشخيص عادةً بتاريخ طبي شامل وفحص بدني. سيجمع الطبيب معلومات حول بداية الأعراض ومدتها وطبيعتها وأي حالات طبية سابقة وتاريخ عائلي لمشكلات مماثلة أو اضطرابات وراثية والتعرض المحتمل لعوامل الخطر. سيقيم الفحص البدني الألم ، والحنان ، ومدى الحركة ، والعجز العصبي ، وأي تشوهات مرئية في العمود الفقري. اختبارات التصوير: التصوير بالرنين المغناطيسي (MRI): غالبًا ما يكون هذا أول اختبار تصوير يُطلب لأورام العمود الفقري المشتبه بها. يستخدم التصوير بالرنين المغناطيسي مغناطيسات قوية وموجات راديو لإنتاج صور مفصلة للعمود الفقري ، بما في ذلك الحبل الشوكي وجذور الأعصاب والهياكل المحيطة. إنه بارع بشكل خاص في تصور الأنسجة الرخوة ، مما يجعله لا يقدر بثمن في تحديد الأورام وتوصيفها. هذا يجعلها مفيدة بشكل خاص لتصور أورام العمود الفقري ، وتقييم تآكل العظام ، أو التخطيط للتدخلات الجراحية. مسح العظام: إذا كان هناك اشتباه في انتشار النقائل أو إذا كان أصل الورم غير مؤكد ، فقد يتم طلب فحص العظام. يتضمن ذلك حقن كمية صغيرة من المواد المشعة في مجرى الدم ، والتي تتراكم بعد ذلك في مناطق نمو العظام غير الطبيعي. ثم تلتقط كاميرا خاصة صورًا لهذه المناطق ، وتسلط الضوء على مواقع الورم المحتملة. الخزعة: بينما يمكن أن يشير التصوير إلى وجود ورم ويوفر معلومات حول حجمه وموقعه وعلاقته بالبنى المحيطة ، غالبًا ما يتطلب التشخيص النهائي أخذ خزعة. في هذا الإجراء ، تُستخرج عينة صغيرة من أنسجة الورم ، إما جراحيًا أو باستخدام إبرة موجهة بالتصوير. ثم يتم فحص هذه العينة تحت المجهر من قبل أخصائي علم الأمراض لتحديد نوع الخلايا الموجودة ، سواء كانت حميدة أو خبيثة ، ودرجة الورم (مدى عدوانيته). تعتبر نتائج الخزعة حاسمة لتخطيط العلاج والتشخيص. إن تشخيص أورام العمود الفقري هو عملية دقيقة تدمج الفطنة السريرية مع أحدث أدوات التشخيص. بمجرد إجراء التشخيص النهائي، غالبًا ما يتعاون فريق متعدد التخصصات، بما في ذلك جراحي الأعصاب وأطباء الأورام وأخصائيي الأشعة وغيرهم من المتخصصين، لوضع أفضل استراتيجية علاجية للمريض. خيارات علاج أورام النخاع الشوكي أ. الجراحة: الاستئصال الجراحي للورم، بهدف تخفيف الضغط على النخاع الشوكي والأعصاب. في بعض الحالات، قد لا تكون الإزالة الكاملة ممكنة، وقد يختار الجراح إزالة الكتلة (الإزالة الجزئية) لتحسين الأعراض. العلاج الإشعاعي: استخدام الأشعة عالية الطاقة لاستهداف الخلايا السرطانية وتدميرها. يُستخدم العلاج الإشعاعي غالبًا عندما يكون الاستئصال الجراحي الكامل أمرًا صعبًا أو في حالة الأورام الحساسة للإشعاع. العلاج الكيميائي: إعطاء الأدوية لقتل أو منع نمو الخلايا السرطانية. على الرغم من أنه أقل شيوعًا بالنسبة لأورام النخاع الشوكي، إلا أنه يمكن التفكير في العلاج الكيميائي في حالات محددة، خاصة بالنسبة للأورام الخبيثة أو تلك التي انتشرت من أجزاء أخرى من الجسم. العلاج الموجه: استخدام الأدوية التي تستهدف على وجه التحديد جزيئات معينة تشارك في نمو الخلايا السرطانية وبقائها. غالبًا ما يتم تصميم العلاج الموجه وفقًا للخصائص المحددة للورم. إعادة التأهيل: العلاج الطبيعي والعلاج المهني وتدخلات إعادة التأهيل الأخرى لمساعدة المرضى على استعادة القوة والحركة والاستقلال الوظيفي بعد الجراحة أو العلاجات الأخرى. إعادة التأهيل أمر بالغ الأهمية لتحسين نوعية الحياة بشكل عام. عوامل الخطر أ. الاستعداد الوراثي: وجود تاريخ عائلي للإصابة بأورام النخاع الشوكي أو الحالات الوراثية التي تزيد من القابلية للإصابة. التعرض لبعض المواد الكيميائية أو الإشعاع: التعرض المهني للمواد الكيميائية أو الإشعاع الضارة، والتي قد تساهم في تطور أورام النخاع الشوكي. العمر: تزداد نسبة الإصابة مع التقدم في السن، وتكون أنواع معينة من أورام النخاع الشوكي أكثر شيوعًا في فئات عمرية محددة. حالات طبية أخرى: وجود حالات أو اضطرابات طبية معينة قد تزيد من خطر الإصابة بأورام النخاع الشوكي. المضاعفات أ. العجز العصبي: ضعف مستمر في الوظيفة العصبية، مثل العجز الحركي أو الحسي، الناتج عن تأثير الورم على الحبل الشوكي أو جذور الأعصاب. المضاعفات الجراحية: المخاطر المرتبطة بالتدخلات الجراحية، بما في ذلك العدوى والنزيف وتلف الهياكل المحيطة. الآثار الجانبية للعلاج: الآثار الضارة الناتجة عن العلاجات مثل العلاج الإشعاعي أو العلاج الكيميائي، والتي قد تشمل التعب والغثيان وغيرها من الآثار الجانبية المؤقتة أو طويلة المدى. التأثير على نوعية الحياة: التأثير الإجمالي لأورام النخاع الشوكي على الحياة اليومية للشخص، بما في ذلك الصحة الجسدية والعاطفية، والقدرة على أداء الأنشطة الروتينية. التشخيصالتشخيص، أو المسار المحتمل والنتيجة للمرض، للأفراد يختلف تشخيص أورام العمود الفقري بشكل كبير بناءً على عدة عوامل. العوامل المؤثرة على التشخيص: نوع الورم: الأورام الحميدة، على الرغم من أنها قد تسبب أعراضًا كبيرة، إلا أنها عمومًا يكون تشخيصها أفضل من الأورام الخبيثة. الموقع: الأورام الموجودة في المناطق التي يصعب الوصول إليها جراحيًا أو قد يكون تشخيص الأورام الكبيرة بالقرب من الهياكل الحرجة أكثر حذرًا. الحجم: الأورام الأكبر حجمًا، خاصة إذا كانت تضغط على الهياكل الحيوية، قد تشكل تحديات أكثر أهمية. الصحة العامة للمريض: الأفراد الذين يتمتعون بصحة عامة قوية قد يكونون أفضل حالًا من حيث نتائج العلاج والتعافي. الاكتشاف المبكر والعلاج: كما هو الحال مع العديد من الحالات الطبية، غالبًا ما يؤدي الاكتشاف والتدخل المبكر إلى نتائج أفضل. غالبًا ما يمكن علاج الأورام الصغيرة التي لم تسبب ضررًا أو انتشارًا لا رجعة فيه بشكل أكثر فعالية. الوقاية والحد من المخاطر في حين أنه ليس من الممكن دائمًا منع أورام العمود الفقري، إلا أن بعض التدابير يمكن أن تقلل من المخاطر أو تساعد في الكشف المبكر. الفحوصات الطبية المنتظمة: الروتينية يمكن أن تساعد التقييمات الصحية في التعرف المبكر على الأعراض أو العلامات التي تشير إلى وجود ورم في العمود الفقري. تجنب التعرض للمواد المسرطنة المعروفة: إن تقليل التعرض لبعض المواد الكيميائية والجرعات العالية من الإشعاع يمكن أن يقلل من خطر الإصابة بأورام العمود الفقري وغيرها من أنواع السرطان. الاستشارة الوراثية: الأفراد الذين لديهم تاريخ عائلي لأورام العمود الفقري أو الحالات الوراثية ذات الصلة، يمكن للاستشارة الوراثية تقديم نظرة ثاقبة حول مخاطرهم وتوجيه التدابير الوقائية المحتملة. تشمل أورام النخاع الشوكي مجموعة متنوعة من الحالات ذات الأعراض والنتائج المتنوعة. يعد فهم الأنواع الرئيسية وعوامل الخطر والأعراض أمرًا حيويًا للكشف المبكر والإدارة الفعالة. يعد التشخيص في الوقت المناسب والعلاج المناسب ضروريين لتحسين النتائج وتقليل المضاعفات. التدخل المبكر يمكن أن يعزز فعالية العلاج ويساهم في تحسين نوعية الحياة. تعد الأبحاث المستمرة أمرًا بالغ الأهمية لتعزيز فهمنا لأورام النخاع الشوكي، وتطوير علاجات مبتكرة، وتحسين رعاية المرضى بشكل عام.
أفضل المستشفيات لعلاج إصابات الحبل الشوكي
مقدمة مرحبًا بكم في الدليل الشامل حول علاج إصابات النخاع الشوكي. اكتشف أفضل المستشفيات المشهورة بخبرتها في رعاية إصابات النخاع الشوكي. تتميز قائمتنا المنسقة بمرافق متطورة مجهزة بالتكنولوجيا المتقدمة وفريق من المحترفين المتخصصين. من التشخيص إلى إعادة التأهيل، تعطي هذه المستشفيات الأولوية لرفاهية المريض، وتقدم خطط علاج شخصية. استكشف هذا الدليل للعثور على المؤسسات الرائدة المخصصة لتقديم علاج من الدرجة الأولى لإصابات النخاع الشوكي، مما يضمن أعلى معايير الرعاية الطبية والدعم لأولئك الذين هم في رحلة التعافي. أفضل المستشفيات 1. معهد فورتيس التذكاري للأبحاث، قطاع جورجاون - 44، مقابل مركز مدينة هدى جورجاون، هاريانا - 122002، الهند، معهد فورتيس التذكاري للأبحاث (FMRI) هو مستشفى رائد متعدد التخصصات في جورجاون، الهند. إنها واحدة من الوجهات الأكثر شعبية للسياح الطبيين من جميع أنحاء العالم، بما في ذلك أولئك الذين يبحثون عن جراحة فتق الحجاب الحاجز. معهد فورتيس التذكاري للأبحاث (FMRI) في جورجاون، الهند هو أحد المستشفيات الرائدة في البلاد لعلاج الحبل الشوكي. إصابات. يضم المستشفى فريقًا من جراحي الأعصاب وأطباء الأعصاب وغيرهم من المتخصصين ذوي الخبرة والمؤهلات العالية الذين يعملون معًا لتوفير رعاية شاملة للمرضى الذين يعانون من إصابات النخاع الشوكي. ويقدم التصوير بالرنين المغناطيسي (FMRI) مجموعة واسعة من علاجات إصابات النخاع الشوكي، بما في ذلك: الجراحة الطارئة: لتحقيق الاستقرار في العمود الفقري ومنع المزيد من الضرر للحبل الشوكي. إعادة التأهيل: لمساعدة المرضى على استعادة أكبر قدر ممكن من الوظائف والعيش بشكل مستقل. إدارة الألم: لمساعدة المرضى على السيطرة على آلامهم وتحسين نوعية حياتهم. التجارب السريرية: لتمكين المرضى من الوصول إلى أحدث العلاجات الواعدة لإصابات النخاع الشوكي.2. ماكس هيلث كير ساكيت نيودلهي، ساكيت، الهند ماكس هيلث كير ساكيت، في نيودلهي، الهند، هي واحدة من المستشفيات الرائدة في البلاد لعلاج إصابات النخاع الشوكي. يضم المستشفى فريقًا من جراحي الأعصاب وأطباء الأعصاب وغيرهم من المتخصصين ذوي الخبرة والمؤهلين تأهيلًا عاليًا الذين يعملون معًا لتوفير رعاية شاملة للمرضى الذين يعانون من إصابات النخاع الشوكي. يقدم Max Healthcare Saket مجموعة واسعة من علاجات إصابات النخاع الشوكي، بما في ذلك: جراحة الطوارئ: تثبيت العمود الفقري ومنع المزيد من الضرر للحبل الشوكي. إعادة التأهيل: لمساعدة المرضى على استعادة أكبر قدر ممكن من الوظائف والعيش بشكل مستقل. التشخيص: يستخدم Max Healthcare Saket مجموعة متنوعة من الاختبارات التشخيصية لتقييم مدى خطورة إصابة الحبل الشوكي للمريض وتطورها. خطة علاج شخصية. الجراحة: يقوم جراحو الأعصاب في المستشفى بإجراء مجموعة متنوعة من العمليات الجراحية لعلاج إصابات النخاع الشوكي، بما في ذلك جراحة تخفيف الضغط، وجراحة التثبيت، وجراحة الدمج. إعادة التأهيل: يضم فريق إعادة التأهيل في ماكس هيلث كير ساكيت أطباء فيزيائيين، وأخصائيين في العلاج الطبيعي، وأخصائيين في العلاج المهني، وأخصائيين في علاج النطق. ، وغيرهم من المتخصصين الذين يعملون معًا لمساعدة المرضى على استعادة أكبر قدر ممكن من الوظائف. كما يساعد فريق إعادة التأهيل المرضى على التكيف مع حياتهم الجديدة وتعلم كيفية العيش بشكل مستقل. إدارة الألم: يستخدم فريق إدارة الألم في المستشفى مجموعة متنوعة من الأساليب لمساعدة المرضى على السيطرة على آلامهم، بما في ذلك الأدوية والعلاج الطبيعي والحقن. التجارب السريرية: يعد Max Healthcare Saket مركزًا رائدًا للتجارب السريرية على إصابات النخاع الشوكي. يتمتع المرضى في المستشفى بفرصة المشاركة في التجارب السريرية للعلاجات الجديدة والمبتكرة لإصابات النخاع الشوكي.3. مستشفى جايبي طريق مستشفى جايبي، جوباردهانبور، القطاع 128، نويدا، أوتار براديش 201304، الهند مستشفى جايبي هو مستشفى رائد متعدد التخصصات في نويدا، الهند. يضم فريقًا من الجراحين ذوي الخبرة والمهارة العالية المتخصصين في جراحة فتق الحجاب الحاجز. يستخدم المستشفى أحدث التقنيات والمعدات لإجراء الجراحة بأمان وفعالية. مستشفى جايبي في نويدا، الهند، هو مستشفى رائد لعلاج إصابات النخاع الشوكي. يوجد بالمستشفى معهد مخصص لعلوم الأعصاب، وهو مجهز بأحدث التقنيات والمرافق لتشخيص وعلاج إصابات النخاع الشوكي. يعمل فريق من جراحي الأعصاب وأطباء الأعصاب وغيرهم من المتخصصين ذوي الخبرة والمؤهلين تأهيلا عاليا في مستشفى جايبي معًا لتوفير رعاية شاملة المرضى الذين يعانون من إصابات النخاع الشوكي. تقدم المستشفى مجموعة واسعة من العلاجات، بما في ذلك:4. مستشفى مانيبال، نيودلهي القطاع 6 المجاور لمبنى MTNL، الطريق الرئيسي، دواركا، نيودلهي، دلهي 110075، الهند مستشفى مانيبال، نيودلهي، هو مستشفى رائد لعلاج إصابات النخاع الشوكي. يحتوي المستشفى على مركز مخصص للعمود الفقري، وهو مجهز بأحدث التقنيات والمرافق لتشخيص وعلاج إصابات النخاع الشوكي. ويعمل فريق من جراحي الأعصاب وأطباء الأعصاب وغيرهم من المتخصصين ذوي الخبرة والمؤهلين تأهيلاً عاليًا في مستشفى مانيبال معًا لتوفير رعاية شاملة للمرضى مع إصابات الحبل الشوكي. يقدم المستشفى مجموعة واسعة من العلاجات، كما يعد مستشفى مانيبال أيضًا مركزًا رائدًا للأبحاث حول إصابات النخاع الشوكي. ويعمل الباحثون في المستشفى على تطوير علاجات جديدة ومبتكرة لهذه الحالة المدمرة.5. مستشفى KIMS تقدم مستشفيات KIMS في الهند علاجًا شاملاً لإصابات النخاع الشوكي.

دليل شامل لانزلاق الفقار
ما هو انزلاق الفقار؟ "انزلاق الفقار" هو مصطلح طبي يشير إلى الحالة التي تنزلق فيها إحدى فقرات العمود الفقري للأمام أو للخلف بالنسبة إلى فقرة مجاورة. يمكن أن يحدث هذا الإزاحة لأسباب مختلفة، مثل انحطاط العمود الفقري بسبب الشيخوخة، أو التشوهات الخلقية، أو كسور الإجهاد، أو الإصابات المؤلمة. غالبًا ما يتم تصنيف انزلاق الفقار إلى أنواع مختلفة بناءً على أسبابه، مثل خلل التنسج، والبرزخ، والتنكسية، والصدمات، والمرضية. ويؤثر انزلاق الفقار على حوالي 6% من السكان في جميع أنحاء العالم. وهو أكثر شيوعًا عند الأشخاص الذين تتراوح أعمارهم بين 20 و50 عامًا. وهو أكثر شيوعًا عند الإناث منه عند الذكور. أنواع الانزلاق الفقاري1. خلل التنسج الفقاري: يتميز هذا النوع بوجود عيب خلقي في تكوين فقرة واحدة أو أكثر. يحدث خلال مرحلة النمو وغالبًا ما يكون موجودًا منذ الولادة. تساهم التشوهات الهيكلية في الفقرات في الانزلاق إلى الأمام. انزلاق الفقار البرزخية: ينتج هذا الشكل عن كسر الإجهاد، وعادةً ما يكون في الجزء بين المفصلي، وهو جسر صغير من العظم يربط بين المفاصل الوجيهية في العمود الفقري الخلفي. يمكن أن يؤدي فرط التمدد المتكرر للعمود الفقري، وهو أمر شائع في بعض الألعاب الرياضية أو الأنشطة، إلى كسر الإجهاد والانزلاق اللاحق. انزلاق الفقار التنكسي: يرتبط هذا النوع بعملية الشيخوخة، ويتميز بالتدهور التدريجي لهياكل العمود الفقري. تفقد الأقراص الفقرية ارتفاعها وسلامتها، وقد تخضع المفاصل الوجيهية لتغيرات تنكسية، مما يساهم في انزلاق فقرة على أخرى. انزلاق الفقار الرضحي: يحدث هذا النوع نتيجة لإصابة مفاجئة أو صدمة في العمود الفقري، مما يؤدي إلى انزياح الفقرات. يمكن أن تتسبب الحوادث أو السقوط أو التأثيرات القوية في حدوث كسور أو خلع يؤدي إلى اختلال محاذاة الفقرات.5. انزلاق الفقار الفقاري المرضي: يحدث بسبب مرض كامن يؤثر على هياكل العمود الفقري، ويتميز هذا النوع بالضعف الهيكلي بسبب أمراض مثل هشاشة العظام أو الأورام أو الالتهابات. سلامة العمود الفقري للخطر تزيد من خطر الانزلاق الفقري. أعراض وعلامات انزلاق الفقار يمكن أن يظهر انزلاق الفقار مع مجموعة متنوعة من الأعراض والعلامات، والتي قد تختلف اعتمادًا على درجة الانزلاق الفقري، وموقع الفقرات المصابة، وما إذا كان هناك انزلاق فقري. ضغط الأعصاب. فيما يلي الأعراض والعلامات الشائعة المرتبطة بالانزلاق الفقاري: 1. آلام أسفل الظهر: آلام أسفل الظهر المستمرة هي أحد الأعراض المميزة للانزلاق الفقاري. غالبًا ما يوصف الألم بأنه ألم خفيف قد يتفاقم مع ممارسة النشاط، مثل الوقوف أو المشي، ويتحسن مع الراحة. ألم مشع في الساق: قد يعاني بعض الأفراد من ألم مشع ينتقل إلى إحدى الساقين أو كلتيهما. وغالبا ما يشار إلى هذا باسم عرق النسا. قد يكون الألم حادًا أو حارقًا أو وخزًا بطبيعته ويمكن أن يكون مصحوبًا بتنميل أو ضعف في الساقين.3. الضيق أو التيبس: يمكن أن يكون التيبس في أسفل الظهر وانخفاض المرونة من أعراض الانزلاق الفقاري. قد يجد الأفراد صعوبة في الانحناء للأمام أو للخلف بشكل مريح.4. التغيير في الوضعية: يمكن أن يؤدي الانزلاق الفقاري إلى تغيير وضعية الشخص. قد يتطور لدى بعض الأفراد وضعية ملحوظة تميل إلى الأمام، خاصة في الحالات الأكثر شدة. ضعف العضلات: يمكن أن يحدث ضعف في عضلات الساقين أو الأرداف عند الضغط على الأعصاب الشوكية. وقد يؤدي هذا الضعف إلى صعوبة المشي أو صعود السلالم أو رفع الأشياء.6. الخدر والوخز: يمكن أن يؤثر الخدر والوخز، المعروف باسم التنمل، على الساقين أو القدمين. غالبًا ما ترتبط هذه الأحاسيس بانضغاط الأعصاب. فقدان السيطرة على الأمعاء أو المثانة (نادر): في الحالات الشديدة للغاية من الانزلاق الفقاري مع ضغط كبير على الحبل الشوكي، قد يكون هناك فقدان السيطرة على الأمعاء أو المثانة. هذه حالة طبية طارئة وتتطلب عناية فورية.8. التعب: الألم المزمن والانزعاج المرتبط بالانزلاق الفقاري يمكن أن يؤدي إلى التعب وانخفاض القدرة على أداء الأنشطة اليومية.9. محدودية الحركة: قد يعاني الأفراد المصابون بالانزلاق الفقاري من محدودية الحركة بسبب الألم والتصلب. يمكن أن يؤثر ذلك على قدرتهم على المشاركة في الأنشطة البدنية أو الحفاظ على نمط حياة نشط. أسباب انزلاق الفقار 1: انزلاق الفقار الخلقي: يولد بعض الأفراد مع استعداد خلقي للانزلاق الفقاري. يحدث هذا عندما تكون هناك تشوهات في بنية الفقرات، مثل خلل التنسج (التخلف) في المفاصل الوجيهية أو استطالة الجزء بين المفصلي (جزء من الفقرة). غالبًا ما يكون الانزلاق الفقاري الخلقي موجودًا منذ الولادة ولكن قد لا تظهر عليه الأعراض إلا في وقت لاحق من الحياة. انزلاق الفقار الفقاري التنكسي: هذا هو النوع الأكثر شيوعًا من انزلاق الفقار الفقاري ويحدث عادةً عند كبار السن. يحدث في المقام الأول بسبب التغيرات المرتبطة بالعمر في العمود الفقري، بما في ذلك: انحطاط الأقراص الفقرية: يمكن أن تتآكل الأقراص بين الفقرات بمرور الوقت، مما يؤدي إلى فقدان ارتفاع القرص وثباته. يمكن أن تؤدي المفاصل، وهي المفاصل الصغيرة التي تربط الفقرات المجاورة، إلى انزلاق فقرة فوق أخرى. سماكة الأربطة: قد تزداد سماكة الأربطة التي تدعم العمود الفقري وتساهم في عدم الاستقرار. انزلاق الفقار المؤلم: يمكن أن يتطور انزلاق الفقار نتيجة لإصابة حادة أو صدمة في العمود الفقري. وقد يشمل ذلك كسور أو خلع في الفقرات نتيجة للحوادث أو السقوط.4. انزلاق الفقار الفقاري المرضي: في بعض الحالات، يمكن أن يحدث انزلاق الفقار بسبب حالات أو أمراض طبية كامنة، مثل الأورام أو الالتهابات أو اضطرابات العظام الأيضية، التي تضعف الهياكل الفقرية. انزلاق الفقار البرزخية: هذا هو نوع فرعي محدد من انزلاق الفقار ويرتبط بعيب في الجزء بين المفصلي، وهو جزء من الفقرة التي تربط الأجزاء الأمامية والخلفية. يمكن أن يكون سببه الإجهاد المتكرر أو الصدمات الدقيقة، خاصة في الأنشطة التي تنطوي على فرط تمدد أسفل الظهر، مثل الجمباز أو رفع الأثقال. انزلاق الفقار مجهول السبب: في بعض الحالات، لا يمكن تحديد السبب الدقيق للانزلاق الفقاري، ويشار إليه باسم مجهول السبب. قد يحدث دون سبب خلقي أو تنكسي أو مؤلم أو مرضي واضح. من المهم ملاحظة أنه على الرغم من أن هذه هي الأسباب الرئيسية للانزلاق الفقاري، إلا أن تطور الحالة يمكن أن يتأثر أيضًا بعوامل مثل الوراثة ونمط الحياة والضغوط الميكانيكية على المفصل. العمود الفقري. تشخيص الانزلاق الفقاري I. الدراسات التصويرية الأشعة السينيةالغرض: تصور محاذاة وبنية الفقرات.النتائج:الكشف عن الانزلاق أو الكسور أو التشوهات.تقييم شدة الانزلاق الفقاري.ب. التصوير بالرنين المغناطيسي (MRI) الغرض: التصوير التفصيلي للأنسجة الرخوة والأقراص والأعصاب. النتائج: تحديد ضغط الأعصاب. تقييم حالة الأقراص الفقرية. الأشعة المقطعية (التصوير المقطعي المحوسب)الغرض:صور مقطعية تفصيلية للعمود الفقري.النتائج:تقييم دقيق للهياكل العظمية.تحديد الكسور أو العيوب أو التشوهات.II. الفحص البدني أ. الاختبارات العصبية الغرض: تقييم وظيفة العصب وعلامات الانضغاط. الاختبارات: اختبار الانعكاس، تقييم قوة العضلات، الفحوصات الحسية. تحديد أي عجز عصبي.ثالثا. التاريخ الطبي أ. تحديد عوامل الخطرالغرض: فهم العوامل التي تساهم في الانزلاق الفقاري. الاستفسارات: التاريخ العائلي للحالات المتعلقة بالعمود الفقري. الإصابات أو الأنشطة أو المهن السابقة التي تشكل خطرًا. علاج الانزلاق الفقاري يعتمد علاج الانزلاق الفقاري على عدة عوامل، بما في ذلك شدة الحالة، وجود الأعراض، والعمر والصحة العامة للفرد، والسبب الكامن وراء ذلك. فيما يلي خيارات العلاج الرئيسية لانزلاق الفقار: 1. الملاحظة وتعديلات نمط الحياة: في حالات الانزلاق الفقاري الخفيف دون ظهور أعراض كبيرة، قد تكون الملاحظة وتعديلات نمط الحياة كافية. وقد تشمل تعديلات نمط الحياة تجنب الأنشطة التي تؤدي إلى تفاقم الأعراض، والحفاظ على وزن صحي، والانخراط في التمارين التي تقوي عضلات القلب والظهر لتوفير الراحة. دعم أفضل للعمود الفقري.2. العلاج الطبيعي: غالبًا ما يوصى بالعلاج الطبيعي لتحسين المرونة وتقوية العضلات وتخفيف الألم. يمكن للمعالجين تعليم تمارين وتمارين محددة مصممة خصيصًا لحالة الفرد للمساعدة في تقليل الأعراض وتحسين الحركة. إدارة الألم: قد يوصى باستخدام مسكنات الألم التي لا تستلزم وصفة طبية، مثل العقاقير المضادة للالتهابات غير الستيرويدية (NSAIDs)، لإدارة الألم والالتهابات. في بعض الحالات، يمكن أن توفر حقن الكورتيكوستيرويد في المنطقة المصابة تخفيفًا مؤقتًا للألم. الدعامات: يمكن اعتبار الدعامات للأفراد الذين يعانون من الانزلاق الفقاري لتوفير دعم إضافي للعمود الفقري. وعادةً ما يتم استخدام الدعامات لفترة محدودة، مثل فترات الألم المتزايد أو عند ممارسة الأنشطة البدنية. التدخل الجراحي: عادةً ما يتم حجز الجراحة للحالات الشديدة من انزلاق الفقار التي لا تستجيب للعلاجات المحافظة أو عندما يكون هناك عدم استقرار في العمود الفقري أو أعراض عصبية أو ألم شديد. تشمل الإجراءات الجراحية الشائعة لانزلاق الفقار ما يلي: دمج الفقرات: يتضمن هذا الإجراء دمج اثنين أو أكثر الفقرات معًا لتثبيت العمود الفقري ومنع المزيد من الانزلاق. يمكن استخدام ترقيع العظام أو زرعها. جراحة تخفيف الضغط: إذا كان ضغط العصب مشكلة كبيرة، فقد يتم إجراء جراحة تخفيف الضغط لتخفيف الضغط على الأعصاب المصابة. استئصال الصفيحة: في بعض الحالات، قد يكون استئصال الصفيحة ضروريًا لإزالة جزء من الصفيحة ( القوس العظمي للفقرة) لتخفيف الضغط على الحبل الشوكي أو الأعصاب. ويعتمد اختيار الإجراء الجراحي على حالة الفرد المحددة وتوصيات الجراح. إعادة التأهيل والتعافي: بعد الجراحة، سيخضع الأفراد عادةً لفترة من إعادة التأهيل لاستعادة القوة والحركة. يعد العلاج الطبيعي والرعاية اللاحقة للعمليات الجراحية ضروريين لتحقيق الشفاء الناجح. المتابعة المنتظمة: تعد مواعيد المتابعة المنتظمة مع مقدم الرعاية الصحية مهمة لمراقبة تقدم انزلاق الفقار وضبط العلاج حسب الحاجة. من المهم للأفراد الذين يعانون من انزلاق الفقار أن يعملوا بشكل وثيق مع متخصصي الرعاية الصحية لتحديد خطة العلاج الأنسب بناءً على احتياجاتهم. ظروف فريدة من نوعها. يمكن أن يساعد التشخيص والتدخل المبكر في إدارة الحالة بشكل فعال وتحسين نوعية الحياة للمصابين بالانزلاق الفقاري. عوامل الخطر تزيد عدة عوامل من خطر الإصابة بالانزلاق الفقاري، على الرغم من أنه يمكن أن يحدث أيضًا دون أي عوامل خطر معروفة: العمر: يُلاحظ انزلاق الفقار بشكل أكثر شيوعًا لدى المراهقين والشباب، حيث تصبح الحالة واضحة غالبًا أثناء طفرات النمو. الوراثة: قد يكون هناك استعداد وراثي للانزلاق الفقاري، لأنه يمكن أن يحدث في العائلات. المشاركة الرياضية: المشاركة في بعض الألعاب الرياضية التي تنطوي على فرط التمدد المتكرر للعمود الفقري، مثل حيث إن رياضة الجمباز، أو رفع الأثقال، أو كرة القدم، يمكن أن تزيد من خطر الإصابة. تضع هذه الأنشطة ضغطًا على العمود الفقري، خاصة في أسفل الظهر. العوامل الخلقية: قد يعاني بعض الأفراد من تشوهات خلقية في الفقرات مما يعرضهم للإصابة بالانزلاق الفقاري. الجنس: في حين أن الحالة يمكن أن تؤثر على كلا الجنسين، تشير بعض الدراسات إلى أن الذكور قد يكونون أكثر عرضة للإصابة بالانزلاق الفقاري. أكثر إصابة بالصدمة: يمكن أن تؤدي الإصابات المؤلمة في العمود الفقري، مثل الكسور، إلى انزلاق الفقار في بعض الحالات. مضاعفات انزلاق الفقار يمكن أن يؤدي انزلاق الفقار إلى مضاعفات مختلفة، والتي يمكن أن تختلف في شدتها اعتمادًا على درجة الانزلاق الفقري وعوامل أخرى :تضيق العمود الفقري: تحدث هذه المضاعفات عندما تضيق القناة الشوكية بسبب انزلاق الفقرات، مما يؤدي إلى ضغط الحبل الشوكي والأعصاب. قد تشمل الأعراض الألم والخدر والضعف في الساقين. ضغط الأعصاب: عندما تضغط الفقرات النازحة على الأعصاب الشوكية، يمكن أن يؤدي ذلك إلى أعراض مثل عرق النسا، الذي يتميز بألم يمتد إلى أسفل الساق، بالإضافة إلى الوخز والضعف. القدرة على الحركة: يمكن للحالات الشديدة من انزلاق الفقار أن تحد بشكل كبير من القدرة على الحركة ونوعية الحياة، مما يجعل الأنشطة اليومية صعبة. خلل وظيفة الأمعاء أو المثانة: على الرغم من ندرته، يمكن أن يؤدي انزلاق الفقار إلى خلل في التحكم في الأمعاء أو المثانة في الحالات الشديدة. الوقاية من انزلاق الفقار تعتبر الوقاية من انزلاق الفقار أمرًا صعبًا لأنها غالبا ما يكون خلقيا أو يتطور مع مرور الوقت. ومع ذلك، يمكن أن تساعد بعض التدابير الوقائية في تقليل المخاطر أو إبطاء تطورها: الحفاظ على وزن صحي: يمكن أن يضع وزن الجسم الزائد ضغطًا إضافيًا على العمود الفقري، لذا فإن الحفاظ على وزن صحي يمكن أن يقلل من خطر الانزلاق الفقاري. يمكن أن يوفر النشاط البدني، بما في ذلك التمارين التي تركز على تقوية عضلات القلب والظهر، دعمًا أفضل للعمود الفقري. الوضعية الجيدة: ممارسة الوضعية الصحيحة وميكانيكا الجسم، أثناء الأنشطة اليومية والتمارين الرياضية، يمكن أن تقلل من الضغط على العمود الفقري. التغذية أثناء الحمل: ضمان التغذية السليمة أثناء الحمل، بما في ذلك تناول كمية كافية من حمض الفوليك، يمكن أن تقلل من خطر الانزلاق الفقاري الخلقي عند الرضع. التوقعات/تشخيص انزلاق الفقار؟ تعتمد توقعات ومآل الانزلاق الفقاري على عدة عوامل، بما في ذلك شدة الحالة، والفقرات المحددة المتضررة، ووجود الأعراض، وفعالية العلاج. وفيما يلي بعض النقاط الرئيسية فيما يتعلق بالتوقعات: 1. درجات انزلاق الفقار: يتم تصنيف انزلاق الفقار على أساس درجة انزلاق الفقرات. تتراوح الدرجات من I (خفيف) إلى IV (شديد). غالبًا ما يكون للحالات الخفيفة (الدرجة الأولى والثانية) تشخيص أفضل مقارنة بالحالات الشديدة (الدرجة الثالثة والرابعة).2. الأعراض: وجود وشدة الأعراض يؤثر بشكل كبير على التشخيص. قد لا يعاني بعض الأفراد المصابين بالانزلاق الفقاري من أي أعراض أو قد يعانون من انزعاج خفيف فقط، بينما قد يعاني آخرون من أعراض أكثر إضعافًا مثل الألم أو التنميل أو الضعف. العلاج المحافظ: يمكن علاج العديد من حالات الانزلاق الفقاري بشكل متحفظ من خلال العلاج الطبيعي وإدارة الألم وتعديل نمط الحياة. وفي مثل هذه الحالات، يمكن للأفراد أن يعيشوا حياة طبيعية نسبيًا مع الحد الأدنى من التأثير على أنشطتهم اليومية. التدخل الجراحي: الحالات الشديدة أو تلك التي لا تستجيب للعلاج المحافظ قد تتطلب التدخل الجراحي. يمكن أن تساعد الجراحة في استقرار العمود الفقري وتخفيف الأعراض. يمكن أن يكون التشخيص بعد الجراحة إيجابيا، ولكنه يعتمد على التقنية الجراحية المستخدمة والصحة العامة للمريض. المضاعفات: يمكن أن يؤدي الانزلاق الفقاري إلى مضاعفات مثل تضيق العمود الفقري أو ضغط الأعصاب. قد يكون التشخيص أقل ملاءمة إذا ظهرت هذه المضاعفات ولم تتم إدارتها بشكل مناسب. نمط الحياة والتمارين الرياضية: ممارسة التمارين الرياضية بانتظام والحفاظ على نمط حياة صحي يمكن أن يحسن تشخيص الأفراد المصابين بالانزلاق الفقاري. يمكن أن يساعد تقوية عضلات القلب والظهر في دعم العمود الفقري وتقليل خطر المزيد من الانزلاق. المتابعة المنتظمة: المتابعة والمراقبة الطبية المنتظمة ضرورية لتتبع تقدم الحالة وضبط العلاج حسب الحاجة. باختصار، تختلف توقعات الانزلاق الفقاري من شخص لآخر وتعتمد على الظروف المحددة للحالة. مع العلاج المناسب وإدارة نمط الحياة، يمكن للعديد من الأفراد إدارة الانزلاق الفقاري بشكل فعال والعيش حياة مرضية. ومع ذلك، قد تتطلب الحالات الشديدة تدخلات أكثر شمولاً وقد يكون تشخيصها أقل ملاءمة.
TLIF وما بعده: نظرة على صحة العمود الفقري على المدى الطويل
إن دمج الأجزاء القطنية عبر الثقب (TLIF) هو إجراء جراحي مصمم لمعالجة مشكلات محددة داخل العمود الفقري. خلال عملية TLIF، يركز الجراحون على تثبيت ودمج الفقرات القطنية (أسفل الظهر)، بهدف تخفيف الألم واستعادة سلامة العمود الفقري. يتضمن هذا الإجراء إزالة القرص الفقري الذي به مشاكل - الهيكل الشبيه بالوسادة بين الفقرات المجاورة - ثم دمج الفقرات المتضررة معاً. يتم تحقيق الدمج عادة باستخدام ترقيع عظمي، وفي بعض الأحيان، أجهزة إضافية مثل البراغي والقضبان لتعزيز الاستقرار. يصبح TLIF خيارًا قابلاً للتطبيق عندما يعاني الأفراد من آلام الظهر المستمرة أو الأعراض العصبية المرتبطة بحالات العمود الفقري المختلفة. قد تشمل هذه الأمراض مرض القرص التنكسي، حيث تتآكل الأقراص بمرور الوقت، وانزلاق الفقار، الذي ينطوي على اختلال محاذاة الفقرات، ومشاكل مثل الأقراص المنفتقة أو تضيق العمود الفقري. عندما تفشل العلاجات المحافظة مثل العلاج الطبيعي أو الأدوية في توفير الراحة، والتصوير التشخيصي يؤكد مدى خطورة مشكلة العمود الفقري، وقد يوصى باستخدام TLIF. إنه حل مستهدف للحالات التي يتطلب فيها العمود الفقري التثبيت أو تخفيف الضغط العصبي أو استعادة ارتفاع القرص لتحسين الوظيفة العامة وتقليل الألم. لماذا يتم إجراء TLIF ومن يحتاج إليه؟ الحالات التي تتطلب TLIFمرض القرص التنكسيةالانزلاق الفقاريفتق القرص تضيق العمود الفقريB. الغرض من TLIFSتثبيت العمود الفقريتخفيف الضغط على الأعصاباستعادة ارتفاع القرصإجراءTLIFA. مرحلة ما قبل الجراحة1. تقييم المريض وإعداده قبل إجراء TLIF، يتم إجراء تقييم شامل للصحة العامة للمريض. يتضمن ذلك مراجعة التاريخ الطبي والفحوصات البدنية وتقييم حالة العمود الفقري. يتم تحديد أي مشاكل صحية موجودة مسبقًا والتي قد تؤثر على الجراحة، ويتم اتخاذ الاستعدادات وفقًا لذلك. التصوير والاختبارات التشخيصية: يعد التصوير التشخيصي، مثل الأشعة السينية أو التصوير بالرنين المغناطيسي أو الأشعة المقطعية، أمرًا ضروريًا لتصور مشكلات العمود الفقري المحددة التي تتطلب TLIF. ترشد هذه الصور الجراح في التخطيط للعملية الجراحية، بما في ذلك تحديد موقع القرص المصاب، وتقييم محاذاة العمود الفقري، وتحديد مدى ضغط العصب. الموافقة المستنيرة: يتم الحصول على الموافقة المستنيرة من المريض، مما يضمن أن لديه فهمًا واضحًا للإجراء والمخاطر المحتملة والنتائج المتوقعة. وهذه خطوة حاسمة في تعزيز استقلالية المريض والشفافية في عملية صنع القرار الطبي. المرحلة أثناء العملية1. إدارة التخدير: يتم إعطاء المريض التخدير للحث على حالة من فقدان الوعي وعدم الشعور بالألم أثناء الجراحة. يتم تحديد نوع التخدير (عام أو موضعي) بناءً على صحة المريض ومدى تعقيد الجراحة وتفضيلات الجراح. وضعية المريض: يتم وضع المريض بعناية على طاولة العمليات لتزويد الجراح بإمكانية الوصول الأمثل إلى موقع الجراحة. يعد الوضع الصحيح أمرًا بالغ الأهمية لكل من سلامة المريض وفعالية الإجراء.3. النهج الجراحي والتعرض: يقوم الجراح بعمل شق في أسفل الظهر، ويكشف الفقرات المصابة. يعتمد اختيار الشق والنهج المحدد (الخلفي، الأمامي، أو الجانبي) على حالة المريض وخبرة الجراح. استئصال القرص ووضع القفص بين الجسم تتم إزالة مادة القرص التالفة من خلال عملية تسمى استئصال القرص. يتم بعد ذلك إدخال قفص بين الجسم، غالبًا ما يكون مملوءًا بمواد طعمية عظمية، في مساحة القرص الفارغة. يدعم هذا القفص العمود الفقري، ويعزز الاندماج، ويساعد في الحفاظ على ارتفاع القرص المناسب. وضع المسمار العنيقي يتم وضع البراغي العنيقية بشكل استراتيجي في الفقرات لتوفير الثبات أثناء عملية الدمج. تعمل هذه البراغي على تثبيت القضبان أو الصفائح، مما يساعد بشكل أكبر في الحفاظ على محاذاة العمود الفقري.6. يتم وضع مادة التطعيم العظمي داخل القفص الداخلي وحوله لتحفيز نمو العظام والاندماج بين الفقرات. يمكن استخدام الطعوم الذاتية (عظم المريض نفسه)، أو الطعوم المغايرة (عظم المتبرع)، أو الطعوم الاصطناعية، اعتمادًا على تفضيلات الجراح وعوامل المريض. مرحلة ما بعد الجراحة1. التعافي في المستشفى بعد الجراحة، تتم مراقبة المرضى في غرفة الإنعاش ومن ثم نقلهم إلى غرفة المستشفى. تتضمن فترة التعافي الأولية إدارة الألم ومراقبة أي مضاعفات فورية والتأكد من استقرار المريض قبل الخروج من المستشفى. إدارة الألم يتم استخدام استراتيجيات إدارة الألم، بما في ذلك الأدوية والأساليب غير الدوائية، لضمان راحة المريض خلال فترة التعافي. قد يتضمن ذلك مزيجًا من المواد الأفيونية والعقاقير المضادة للالتهابات غير الستيرويدية (NSAIDs) والإجراءات الجسدية مثل عبوات الثلج. العلاج الطبيعي وإعادة التأهيل: يبدأ العلاج الطبيعي لمساعدة المرضى على استعادة القوة والمرونة والحركة. تم تصميم التمارين المتخصصة لتعزيز الشفاء ومنع المضاعفات وتحسين وظيفة العمود الفقري بشكل عام. تم تصميم خطط إعادة التأهيل وفقًا للاحتياجات الفريدة لكل مريض.4. مواعيد المتابعة: يتم جدولة مواعيد المتابعة المنتظمة لمراقبة التقدم في عملية الشفاء، وتقييم دمج العمود الفقري، ومعالجة أي مخاوف أو مضاعفات. يمكن إجراء دراسات التصوير لتقييم نجاح عملية الدمج والاستقرار العام للعمود الفقري. أحدث التطورات في TLIF1. تقنيات TLIF طفيفة التوغل تتضمن التطورات في تقنيات طفيفة التوغل إجراء شقوق أصغر وتقليل تمزق العضلات وأوقات تعافي أسرع. تهدف تقنية TLIF ذات التدخل الجراحي البسيط إلى تحقيق نفس الأهداف الجراحية مع تقليل الصدمات التي تتعرض لها الأنسجة المحيطة. العمليات الجراحية المدعومة بالملاحة تستخدم أنظمة الملاحة التصوير في الوقت الفعلي لتوجيه الجراح أثناء العملية. تعمل هذه التقنية على تعزيز الدقة في وضع الأدوات، مما يقلل من مخاطر الأخطاء ويحسن النتائج الجراحية الشاملة. استخدام العوامل البيولوجية لتعزيز عملية الدمج يمكن استخدام العوامل البيولوجية، مثل عوامل النمو أو الخلايا الجذعية، لتعزيز عملية دمج العظام. تعمل هذه المواد على تعزيز تكوين أنسجة عظمية جديدة، مما قد يؤدي إلى تسريع عملية الشفاء والاندماج بين الفقرات. نتائج تخفيف الألم من TLIF: يؤدي TLIF عادةً إلى انخفاض كبير في الألم، ومعالجة السبب الجذري لمشاكل العمود الفقري وتعزيز الراحة العامة. تحسين استقرار العمود الفقري : يهدف الإجراء إلى تثبيت العمود الفقري، ومنع الحركة المفرطة بين الفقرات وتعزيز السلامة الهيكلية على المدى الطويل. التحسين الوظيفي: غالبًا ما يؤدي TLIF إلى تحسين الوظائف، مما يسمح للأفراد باستعادة الحركة والمشاركة في الأنشطة اليومية بسهولة وراحة أكبر. المخاطر و المضاعفاتالمخاطر العامةالعدوىالنزيفمضاعفات التخديرب. المضاعفات الخاصة بالإجراءات، إصابة العصب، عدم الالتحام أو المفصل الكاذب، استراتيجيات لمنع المضاعفات، بروتوكولات الوقاية من العدوى، المراقبة الفيزيولوجية العصبية أثناء الجراحة، تقنيات التدخل الجراحي البسيط، التمشي المبكر والالتزام الصارم بتعليمات ما بعد الجراحة في حين أنه يقدم فوائد مثل تخفيف الألم وتحسين الاستقرار، فإن الوعي بالمخاطر المحتملة أمر مهم.

دليل لجراحة العمود الفقري ثقب المفتاح
تمثل جراحة Keyhole Spine، والمعروفة أيضًا بأسمائها الأكثر رسمية مثل جراحة العمود الفقري طفيفة التوغل (MISS) أو جراحة العمود الفقري عن طريق الجلد، نهجًا متميزًا في معالجة مشكلات العمود الفقري مع تأثير أقل بشكل ملحوظ على الأنسجة المحيطة مقارنة بالطرق التقليدية. إنه مثل اتباع طريق موجه بدقة بدلاً من التجريف. في عالم الطب، قد تسمع أنه يشار إليها باسم جراحة العمود الفقري الأقل بضعاً (MISS) أو جراحة العمود الفقري عن طريق الجلد. تسلط هذه الألقاب الضوء بشكل أساسي على السمة الرئيسية لهذا الإجراء: تقليل التدخل الجراحي مع تحقيق نتائج فعالة. هذه التقنية المبتكرة ليست اكتشافًا مفاجئًا ولكنها نتاج للتطورات المستمرة. على مر السنين، قام الجراحون بضبط الأساليب لجعل جراحات العمود الفقري أقل صعوبة. تصورها على أنها رحلة من إجراءات أكثر تدخلاً إلى إجراءات يمكن مقارنتها بثقب مفتاح في الباب، مما يسمح بالوصول دون تفكيك الإطار بأكمله. ومع تحسن التكنولوجيا، تحسنت أيضًا قدرتنا على التنقل في المناظر الطبيعية المعقدة للعمود الفقري بدقة أكبر. لقد تطورت جراحة Keyhole للعمود الفقري كاستجابة تتمحور حول المريض للرغبة في التعافي بشكل أسرع وتقليل الانزعاج بعد العملية الجراحية. الغرض والمؤشرات لماذا يتم إجراء جراحة Keyhole للعمود الفقري معالجة مشكلات العمود الفقري مع الحد الأدنى من اضطراب الأنسجة: تتميز جراحة Keyhole للعمود الفقري عن طريق تقليل تلف الأنسجة المحيطة. يتم استخدام هذا النهج لمعالجة مشاكل العمود الفقري دون حدوث أضرار جانبية واسعة النطاق. تقليل الألم بعد العملية الجراحية ووقت التعافي: تم تصميم منهجية جراحة Keyhole Spine لتقليل الألم بعد العملية الجراحية وتسريع الشفاء عن طريق تقليل الصدمات التي تصيب الأنسجة المجاورة. إنه نهج يركز على الكفاءة وراحة المريض. المرضى الذين قد يستفيدون من مرض القرص التنكسي: الأفراد الذين يعانون من مرض القرص التنكسي قد يجدون جراحة ثقب المفتاح للعمود الفقري مفيدة. يهدف هذا الإجراء إلى معالجة مشكلات القرص من خلال تدخل دقيق، وتجنب الاضطرابات غير الضرورية. الأقراص المنفتقة: بالنسبة لحالات الأقراص المنفتقة، توفر جراحة Keyhole Spine حلاً دقيقًا دون انقطاع واسع النطاق. يشبه هذا النهج معالجة مشكلات محددة في القرص دون التأثير غير المبرر على المنطقة المحيطة. تضيق العمود الفقري: يتم إجراء جراحة ثقب المفتاح للعمود الفقري للمرضى الذين يعانون من تضيق العمود الفقري، وهي حالة تتميز بتضييق القناة الشوكية. يشبه هذا الإجراء توفير مساحة أكبر دون أي تغيير غير ضروري. الكسور أو عدم استقرار العمود الفقري: الحالات التي تنطوي على كسور العمود الفقري أو عدم الاستقرار قد تستفيد من الطبيعة المستقرة لجراحة Keyhole Spine. الهدف هو توفير الاستقرار دون تدخل غير ضروري في الهياكل المجاورة. الأورام: في حالات أورام العمود الفقري، تسمح جراحة Keyhole Spine بالاستهداف الدقيق والإزالة بأقل قدر من الاضطراب في الأنسجة المحيطة. إنه مشابه للنهج المركز، مما يقلل من التأثير غير المقصود أثناء إزالة الورم. إجراء جراحة العمود الفقري بثقب المفتاح قبل الجراحة تقييم المريض واختياره: قبل الإجراء، يتم إجراء تقييم شامل لتقييم مدى ملاءمة المريض لجراحة العمود الفقري بثقب المفتاح. يتضمن ذلك النظر في عوامل مثل الصحة العامة والتاريخ الطبي وحالة العمود الفقري المحددة. إنه مثل التأكد من اختيار الأدوات المناسبة لهذه المهمة. التصوير قبل الجراحة والاختبارات التشخيصية: يتم استخدام التصوير الشامل قبل الجراحة، مثل التصوير بالرنين المغناطيسي أو الأشعة المقطعية، لفهم تشريح العمود الفقري بدقة. تعمل هذه الاختبارات التشخيصية بمثابة خريطة طريق للفريق الجراحي، مما يضمن اتباع نهج مستهدف ودقيق. إنه مشابه لدراسة الخريطة قبل الشروع في رحلة. تعديلات الدواء والتحضير: قد تكون تعديلات الدواء ضرورية قبل الجراحة. يتم توجيه المرضى بشأن أي تغييرات مطلوبة في روتين العلاج الخاص بهم، ويتم إجراء الاستعدادات قبل الجراحة لتحسين الظروف لإجراء عملية جراحية ناجحة. إنه يشبه تحضير الأرض قبل زراعة البذور. خيارات التخدير أثناء الجراحة: تتم مناقشة خيارات التخدير المختلفة مع المريض، بدءًا من التخدير العام إلى التخدير الناحي أو المحلي. يعتمد الاختيار على عوامل مثل الإجراء المحدد وصحة المريض. إنه مثل تصميم مستوى الراحة لتجربة مخصصة. تحديد موضع المريض: يتم وضع المريض بعناية لتوفير الوصول الأمثل للفريق الجراحي مع ضمان الراحة والسلامة. فكر في الأمر على أنه العثور على الوضع الصحيح لمهمة ما، وتحسين الكفاءة وإمكانية الوصول. أدوات التوجيه (التنظير الفلوري، والملاحة): أثناء الجراحة، يتم استخدام أدوات التوجيه مثل التنظير الفلوري وأنظمة الملاحة. تعمل هذه الأدوات على تعزيز الدقة من خلال توفير التصوير في الوقت الحقيقي، مما يساعد الجراح على التنقل بدقة. إنه مشابه لاستخدام نظام تحديد المواقع العالمي (GPS) للملاحة الدقيقة. شق ثقب المفتاح والطريقة: يتضمن الإجراء إجراء شق صغير في ثقب المفتاح يتم من خلاله إدخال الأدوات المتخصصة. هذا النهج المركز يقلل من تعطيل الأنسجة المحيطة. إنه مثل استخدام مفتاح لفتح الباب بدلاً من تفكيك الإطار بأكمله. استخدام الأدوات المتخصصة (المناظير الداخلية والمجاهر): يتم استخدام الأدوات المتخصصة، مثل المناظير الداخلية والمجاهر، لتحسين الرؤية والدقة أثناء الجراحة. إنه مشابه لاستخدام أدوات مضبوطة بدقة للقيام بمهمة حساسة.' بعد الجراحة، التعافي في المستشفى: بعد الجراحة، يتعافى المرضى في المستشفى حيث تتم مراقبة حالتهم. تختلف مدة الإقامة في المستشفى بناءً على الإجراء المحدد وتقدم التعافي الفردي. إنه مثل فترة نقاهة في بيئة داعمة. إدارة الألم بعد العملية الجراحية: يتم تنفيذ استراتيجيات مصممة خصيصًا لإدارة الألم لضمان راحة المريض. قد يشمل ذلك الأدوية وتقنيات تخفيف الألم الأخرى. إنه يشبه توفير الأدوات المناسبة لإدارة الانزعاج أثناء مرحلة التعافي. العلاج الطبيعي وإعادة التأهيل: يتم البدء في برنامج منظم للعلاج الطبيعي وإعادة التأهيل لتسهيل التعافي واستعادة الوظائف. هذه المرحلة حاسمة لتحسين النتائج على المدى الطويل. إنه يشبه نظام تدريب شخصي لتحقيق الشفاء التام. مواعيد المتابعة والمراقبة: تتم جدولة مواعيد المتابعة المنتظمة لمراقبة تقدم عملية التعافي ومعالجة أي مخاوف. تضمن هذه المراقبة المستمرة فعالية الجراحة وتسهل التدخلات في الوقت المناسب إذا لزم الأمر. إنه مثل البقاء على اتصال في رحلة لتتبع التقدم وإجراء التعديلات حسب الضرورة. نصائح للتحضير أ. التواصل مع فريق الرعاية الصحية: حافظ على تواصل مفتوح وواضح مع فريق الرعاية الصحية الخاص بك. ناقش أي مخاوف أو أسئلة حول الجراحة. تأكد من توصيل جميع الأدوية والحساسية والتاريخ الطبي بشكل كامل. تعديلات نمط الحياة قبل الجراحة: اتبع أي تعليمات قبل الجراحة يقدمها فريق الرعاية الصحية الخاص بك. اضبط الأنشطة البدنية حسب النصائح. قم بإجراء التغييرات الضرورية في نمط الحياة، مثل تعديلات النظام الغذائي، على النحو الموصى به. أنظمة الإعداد والدعم العقلي: اطلب الدعم العاطفي من الأصدقاء والعائلة. فكر في الاستشارة أو مجموعات الدعم لإعداد عاطفي إضافي. انخرط في تقنيات الاسترخاء أو ممارسات اليقظة الذهنية لإدارة التوتر. المخاطر والمضاعفات أ. المخاطر العامة للجراحة: العدوى، النزيف، رد الفعل على التخدير، جلطات الدم ب. المخاطر المحددة المرتبطة بجراحة العمود الفقري: إصابة الأعصاب، عدم كفاية الضغط على هياكل العمود الفقري، العدوى في موقع الشق، المشكلات المتعلقة بالأجهزة (سوء وضع الزرع أو فشله) ج. استراتيجيات الوقاية من المخاطر: الالتزام الصارم بالتقنيات المعقمة لتقليل مخاطر العدوى. التخطيط والتصوير الدقيق قبل الجراحة لتقليل خطر عدم كفاية الضغط. مراقبة وظيفة العصب أثناء الجراحة لمنع إصابات الأعصاب. اختيار المرشحين المناسبين لجراحة Keyhole Spine بناءً على تقييم شامل. التوقعات والتشخيص: جراحة ثقب المفتاح للعمود الفقري لها توقعات إيجابية، لا سيما تقليل الألم وتعزيز الوظائف، مما يؤدي إلى تحسين نوعية الحياة بشكل عام للمرضى الذين يخضعون لهذا الإجراء. غالبًا ما تدفع الجراحة الناجحة المرضى إلى التفكير في تغييرات نمط الحياة على المدى الطويل. يتضمن ذلك اعتماد ممارسات مثل الحفاظ على وزن صحي، ودمج التمارين المنتظمة، والالتزام بالمبادئ المريحة لضمان صحة العمود الفقري المستدامة. وفي الختام، تظهر جراحة Keyhole Spine كنهج مكرر وفعال، حيث توفر حلولًا مخصصة لمختلف حالات العمود الفقري.

الأقراص المنفتقة: عوامل الخطر واستراتيجيات الوقاية والتغذية
يشبه الانزلاق الغضروفي عندما يقرر الجزء الناعم الشبيه بالهلام من القرص الفقري أنه يريد استكشاف العالم الخارجي، ويدفع عبر نقطة ضعيفة في الحلقة الواقية. ونسميه أيضًا القرص المنزلق أو الممزق. أسماء خيالية لمواقف غير خيالية. وخمن ماذا؟ عندما يحدث هذا، يمكن أن يجلب معه مجموعة من الأحاسيس غير السارة مثل الألم أو التنميل أو الضعف في ذراعك أو ساقك. ليست بالضبط نوع المغامرة التي قمت بالتسجيل فيها، أليس كذلك؟ الآن، إليك الصفقة: للحفاظ على عمودك الفقري سعيدًا وخاليًا من الألم، يجب أن تكون صديقًا لثلاثة أشياء رئيسية - فهم المخاطر، والحفاظ على وسائل الوقاية على رادارك، و إظهار بعض الحب لجسمك من خلال التغذية. عوامل خطر الانزلاق الغضروفي: 1. العمر: فكر في أقراص العمود الفقري لديك مثل الإطارات البالية. مع تقدمنا في العمر، لا يصبحون أصغر سنًا. يزيد التآكل والتمزق، مما يزيد من فرص الإصابة بالانزلاق الغضروفي. إنه المسار الطبيعي للطريق، لكن معرفته تساعدك على التوجيه بحكمة.2. الوراثة: الروابط العائلية قوية، وكذلك الروابط الوراثية. إذا كان الانزلاق الغضروفي شأنًا عائليًا، فهو بمثابة علامة تحذير. الحذر الإضافي هو طريقتك في وضع حزام الأمان لعمودك الفقري. المهنة ونمط الحياة: يمكن أن يكون لنشاطك اليومي تأثير كبير على صحة عمودك الفقري. الوظائف التي تتطلب رفع أشياء ثقيلة أو الالتواء المستمر تشبه مطبات الطريق لعمودك الفقري. إن الانتباه إلى الأنشطة المتعلقة بالعمل هو طريقك لتمهيد طريق أكثر سلاسة. الوزن: لا يقتصر حمل الوزن الزائد على المظهر فقط؛ إنه عبء يجب أن يتحمله عمودك الفقري. تصورها كحقيبة ظهر، فهذه الأوزان الزائدة تضغط على عمودك الفقري. إن الحفاظ على وزن صحي يشبه التخلص من الحمل غير الضروري. التدخين: لا يشكل التدخين خطراً على رئتيك فحسب؛ إنه مثل إرسال إشارة دخان إلى أقراصك. إن انخفاض إمدادات الأكسجين يشبه إعطاء الأقراص الخاصة بك يومًا ضبابيًا. إن الإقلاع عن التدخين يشبه فتح مسار واضح لعمودك الفقري للتنفس. إن فهم هذه المخاطر يشبه وجود خريطة لرحلة عمودك الفقري. فهو يساعدك على توقع التقلبات والمنعطفات، واتخاذ قرارات مستنيرة للحفاظ على عمودك الفقري على أسلس طريق ممكن. لذلك، تقدم في العمر برشاقة، واعرف خريطة الطريق الجينية الخاصة بك، وكن لطيفًا مع عمودك الفقري في العمل، وتخلص من هذا الوزن الزائد، ودع عمودك الفقري يتنفس عن طريق التخلص من الدخان. سوف يشكرك ظهرك على التنقل المدروس! استراتيجيات للحفاظ على ظهرك سعيدًا1. تقنيات الرفع المناسبة: عندما ترفع الأشياء، قم بتوجيه بطلك الخارق الداخلي باستخدام ساقيك، وليس ظهرك. اثنِ ركبتيك واحتفظ بكل ما ترفعه بالقرب منك. إنه ليس مجرد مصعد؛ إنها حركة رقص من أجل صحة عمودك الفقري.2. حافظ على وزن صحي: تصور عمودك الفقري كصاحبك الشخصي. تناول وجبات متوازنة وتحرك بانتظام، وكأنك تمنح عمودك الفقري بدلة خارقة. إدارة وزنك هي طريقتك لتكون صديقًا لمغامرات الأبطال الخارقين في عمودك الفقري.3. التمرين المنتظم: قم بتقوية هذا القلب، فهو التمرين اليومي لعمودك الفقري. سواء كنت من محبي اليوغا أو لكمة البيلاتس، فإن هذه التمارين بمثابة تحية لصحة عمودك الفقري. فكر في الأمر كعضوية في صالة الألعاب الرياضية لعمودك الفقري.4. بيئة العمل المناسبة: مساحة عملك ومنزلك يشبهان الأعشاش المريحة لعمودك الفقري. اجعلها مريحة ومريحة، فهي بمثابة يوم سبا لظهرك. الوضعية الجيدة لا تقتصر على الصور فحسب؛ إنها هدية يومية لعمودك الفقري، مما يجعلك تشعر وكأنك في المنزل. الإقلاع عن التدخين: إذا كان التدخين جزءًا من روتينك، ففكر في المزج بينه. الإقلاع عن التدخين لا يقتصر فقط على رئتيك؛ إنه مثل فتح النوافذ لأقراصك. تحسين الدورة الدموية يشبه نسمة الهواء النقي لعمودك الفقري. هذه مجرد نصائح ودية للحفاظ على ظهرك يشعر بالسعادة والصحة. ارفع نفسك مثل المحترفين، وتناول طعامًا جيدًا، وتحرك كثيرًا، واجعل البيئة المحيطة بك صديقة للعمود الفقري، وإذا كنت تدخن، ففكر في منحها فترة راحة. عمودك الفقري في رحلة مدى الحياة معك، لذلك دعونا نجعلها رحلة ممتعة! التغذية والأقراص المنفتقة:1. الكالسيوم وفيتامين د: يعتبران من العناصر الأساسية لعظامك، وخاصة فقرات العمود الفقري. إنهم يتعاونون للحفاظ على عظامك قوية وصحية. رحب بمنتجات الألبان - الحليب والجبن والزبادي هم رفاقك. الخضار الورقية مثل اللفت والسبانخ موجودة أيضًا في القائمة. ولا تنسوا أشعة الشمس؛ فهو مصدر طبيعي لفيتامين د2. أحماض أوميجا 3 الدهنية: تعرف على مضادات الالتهاب. يمكن لهذه الأحماض الدهنية، الموجودة في الأسماك الدهنية مثل السلمون وبذور الكتان والجوز، أن تساعد في الوقاية من الالتهابات، وهي أخبار ممتازة لأقراصك. قم بالغطس في طبق من سمك السلمون المشوي، ورش بعض بذور الكتان على الزبادي، أو تناول وجبة خفيفة. حفنة من الجوز للحصول على جرعة لذيذة من أوميجا 3. الكولاجين: الكولاجين يشبه الغراء الذي يجمع الأشياء معًا، وخاصة الأنسجة الضامة، بما في ذلك تلك الأقراص الموجودة في العمود الفقري. إنه نظام الدعم الذي لم تكن تعلم أنك بحاجة إليه. ارتشف بعض مرق العظام المريح، أو استمتع بأطباق الدجاج أو السمك، أو فكر في تناول مكملات الكولاجين للحصول على دفعة إضافية. الترطيب: الماء هو البطل المجهول. إن البقاء رطبًا جيدًا يشبه إعطاء أقراصك مشروبًا. فهو يحافظ على محتوى الماء في أقراص العمود الفقري، مما يبقيها مرنة وجاهزة للعمل. ارتشف الماء طوال اليوم. اجعل من حمل زجاجة ماء قابلة لإعادة الاستخدام عادة، وسوف يشكرك عمودك الفقري. الأطعمة المضادة للالتهابات: التوت والكركم والزنجبيل بمثابة جيشك الشخصي ضد الالتهابات. أنها تحتوي على مضادات الأكسدة وخصائص مضادة للالتهابات التي يمكن أن تهدئ العمود الفقري وتبقيه سعيدًا. أضف حفنة من التوت إلى حبوب الصباح، أو رش بعض الكركم على الخضار، أو قم بشرب شاي الزنجبيل للحصول على علاج لذيذ وصديق للعمود الفقري. باختصار، عمودك الفقري يحب مزيجًا جيدًا من العناصر الغذائية. لذا، قم بتضمين مجموعة متنوعة من الأطعمة في نظامك الغذائي، بدءًا من منتجات الألبان الغنية بالكالسيوم إلى الأسماك المليئة بالأوميغا 3، وخيارات تعزيز الكولاجين، والأشياء الجيدة المقاومة للالتهابات.






